Resultados que nos
gustaría compartir contigo
- Sobrevida de prematuros extremos
- Retinopatía de la prematurez
- Ductus arterioso persistente
- Enterocolitis necrotizante
- Hemorragia periventricular
- Alteraciones auditivas - prematuros extremos
- Alteraciones auditivas - asfixia perinatal
- Alteraciones en resonancia cerebral - asfixia perinatal
- Riesgo de depresión postparto
- Mortalidad perinatal y neonatal tardía
- Bajo peso al nacer
- Neumotorax - Prematuros extremos
- Alteraciones visuales - asfixia perinatal
Resultado Clínico
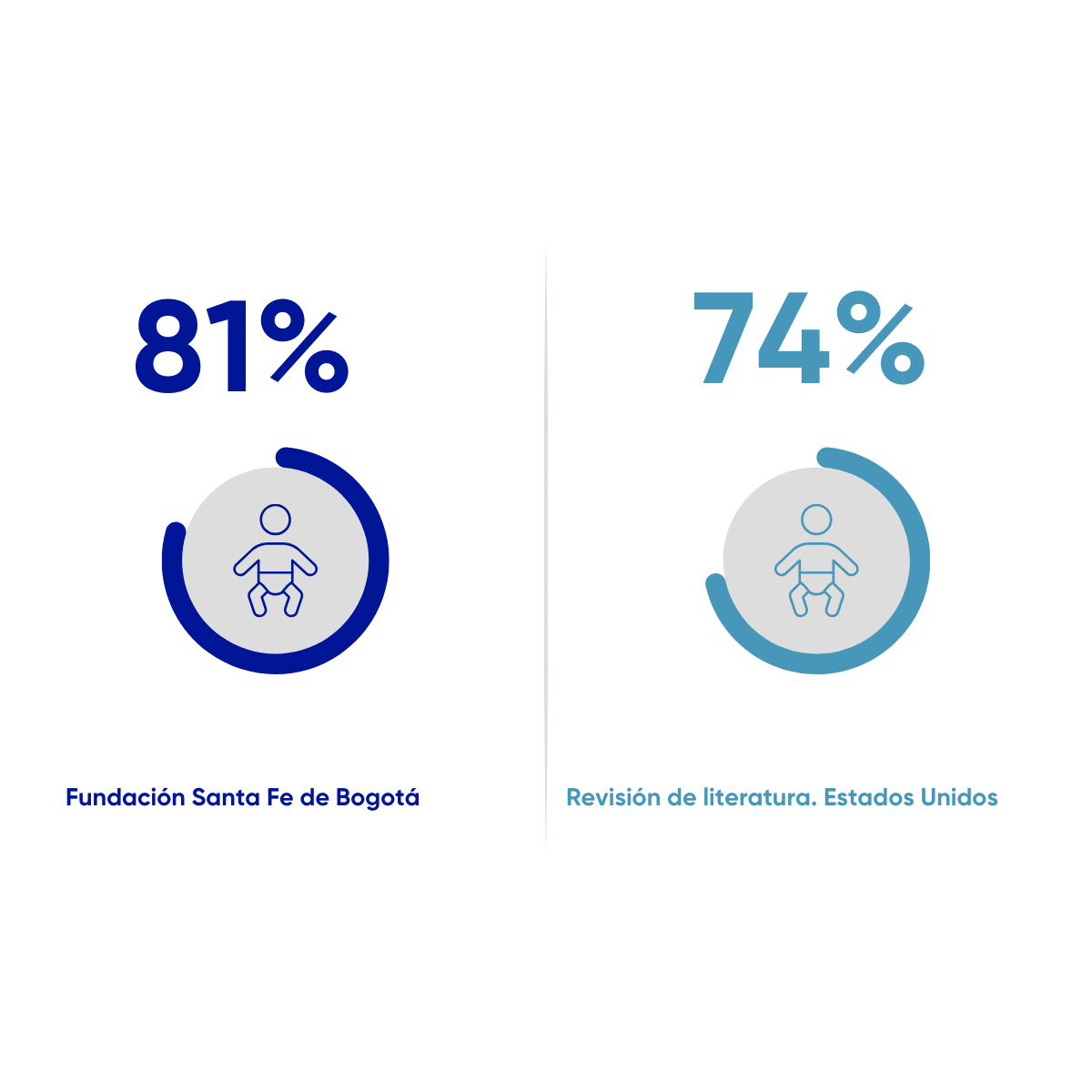
Sobrevida de prematuros extremos
Proporción de pacientes prematuros extremos que sobreviven a su egreso con peso menor o igual a 1500 gramos al nacer, Desde 1 de abril de 2022 al 30 de noviembre de 2025. N= 150
Bibliografía
Patel R. M. (2016). Short- and Long-Term Outcomes for Extremely Preterm Infants. American journal of perinatology, 33(3), 318–328. https://doi.org/10.1055/s-0035-1571202
Resultado Clínico
Retinopatía de la prematurez
Proporción de pacientes con peso al nacer menor o igual a 1500 gramos, que presentan retinopatía de la prematurez hasta 3 meses post-hospitalización. Desde el 1 de abril de 2022 al 30 de noviembre de 2025. N= 123

Bibliografía
Modrzejewska M, Bosy-Gąsior W. Most Up-to-Date Analysis of Epidemiological Data on the Screening Guidelines and Incidence of Retinopathy of Prematurity in Europe—A Literature Review. Journal of Clinical Medicine. 2023; 12(11):3650. https://doi.org/10.3390/jcm12113650
Resultado Clínico
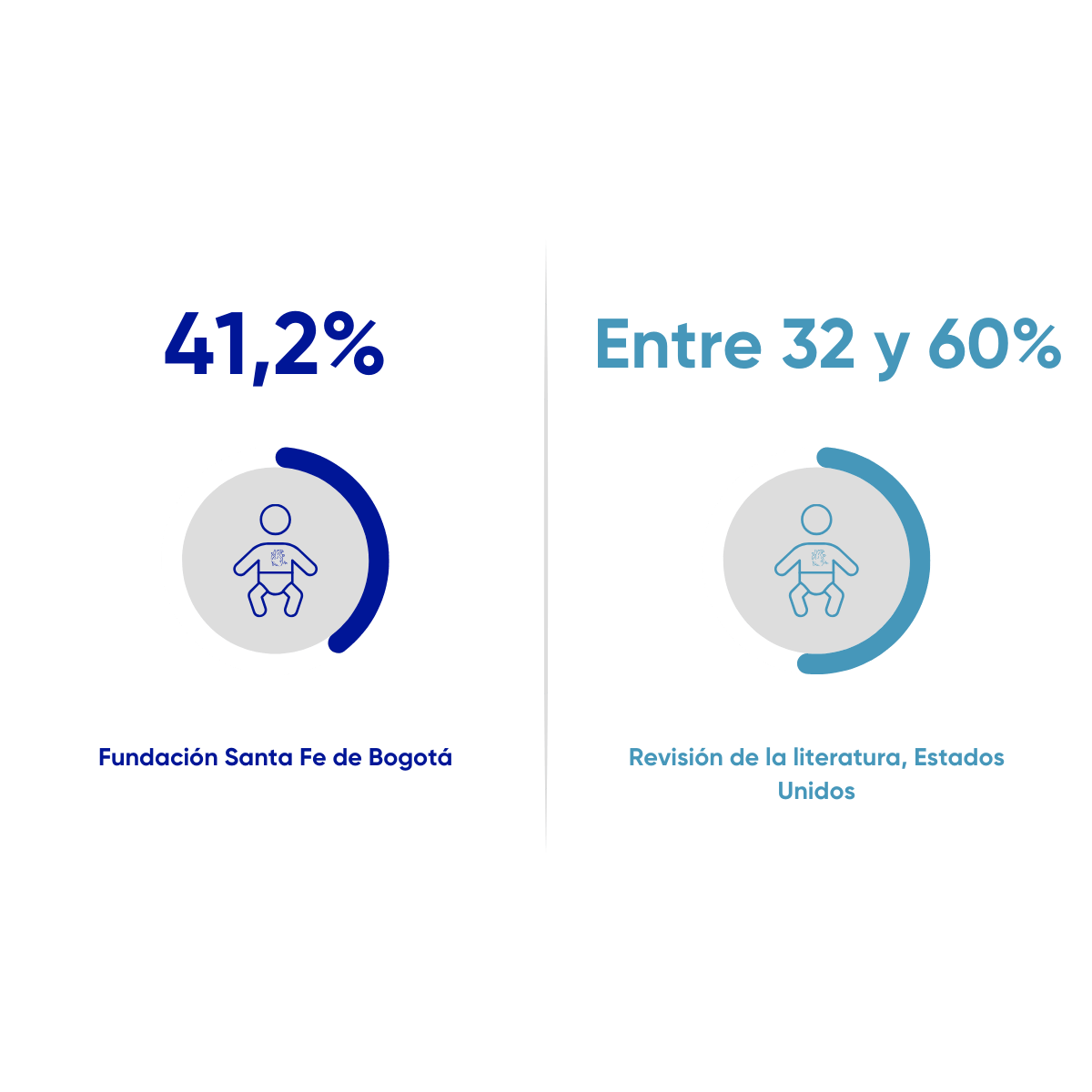
Ductus arterioso persistente en prematuros extremos
Proporción de pacientes que nacen con peso menor o igual a 1500 gramos, con ductus arterioso persistente durante su estancia hospitalaria, como desenlace asociado a su proceso de atención en la Unidad de Cuidado Intensivo Neonatal. Desde el 01 de enero de 2021 al 30 de noviembre de 2025. N=148
Bibliografía
Patel R. M. (2016). Short- and Long-Term Outcomes for Extremely Preterm Infants. American journal of perinatology, 33(3), 318–328. https://doi.org/10.1055/s-0035-1571202
Resultado Clínico
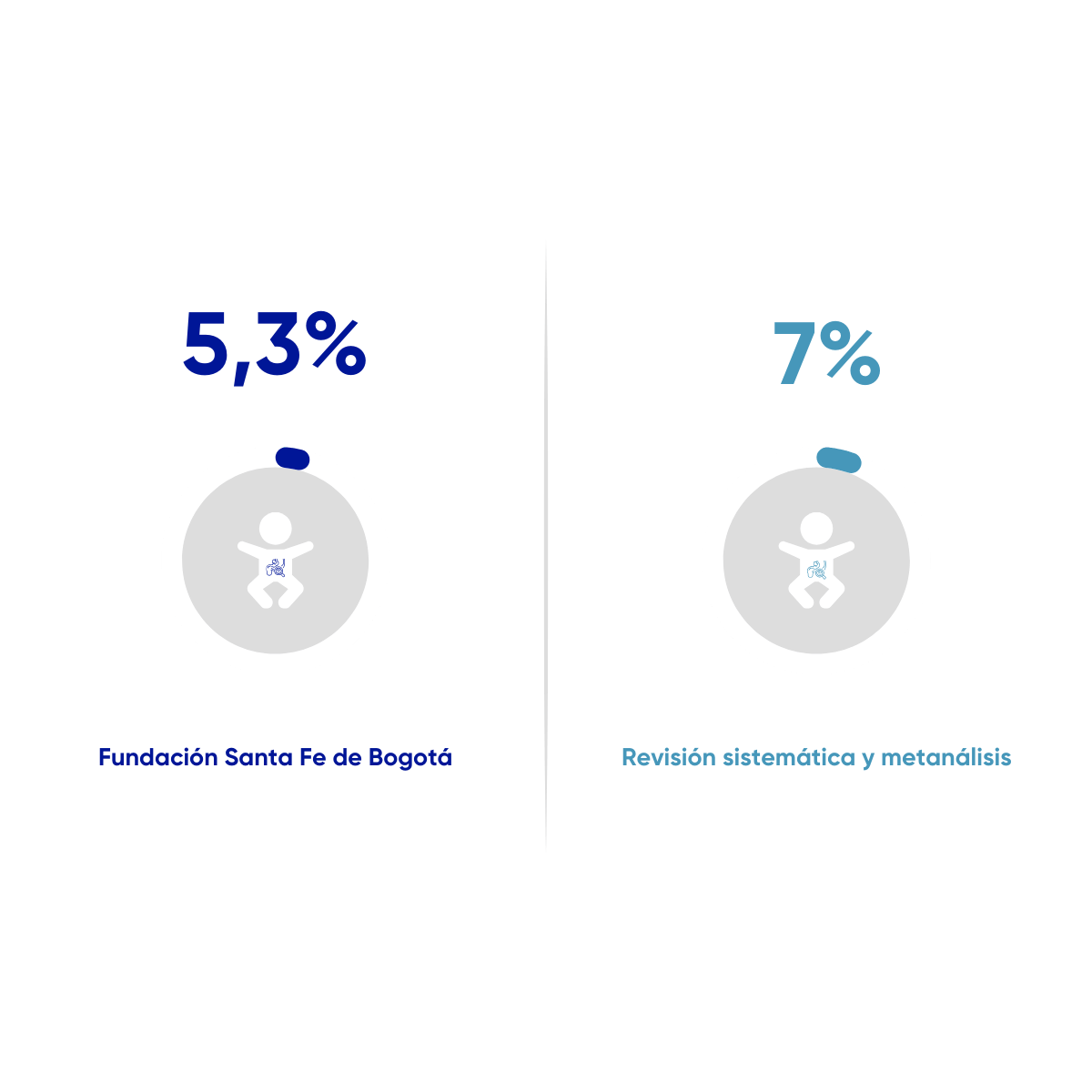
Enterocolitis necrotizante en prematuros extremos
Proporción de pacientes que nacen con peso menor o igual a 1500 gramos, con la presencia de enterocolitis necrotizante durante su estancia hospitalaria, como desenlace asociado a su proceso de atención en la Unidad de Cuidado Intensivo Neonatal. Desde el 01 de enero de 2021 al 30 de noviembre de 2025. N=150
Bibliografía
Alsaied, A., Islam, N., & Thalib, L. (2020). Global incidence of Necrotizing Enterocolitis: a systematic review and Meta-analysis. BMC pediatrics, 20(1), 344. https://doi.org/10.1186/s12887-020-02231-5
Resultado Clínico
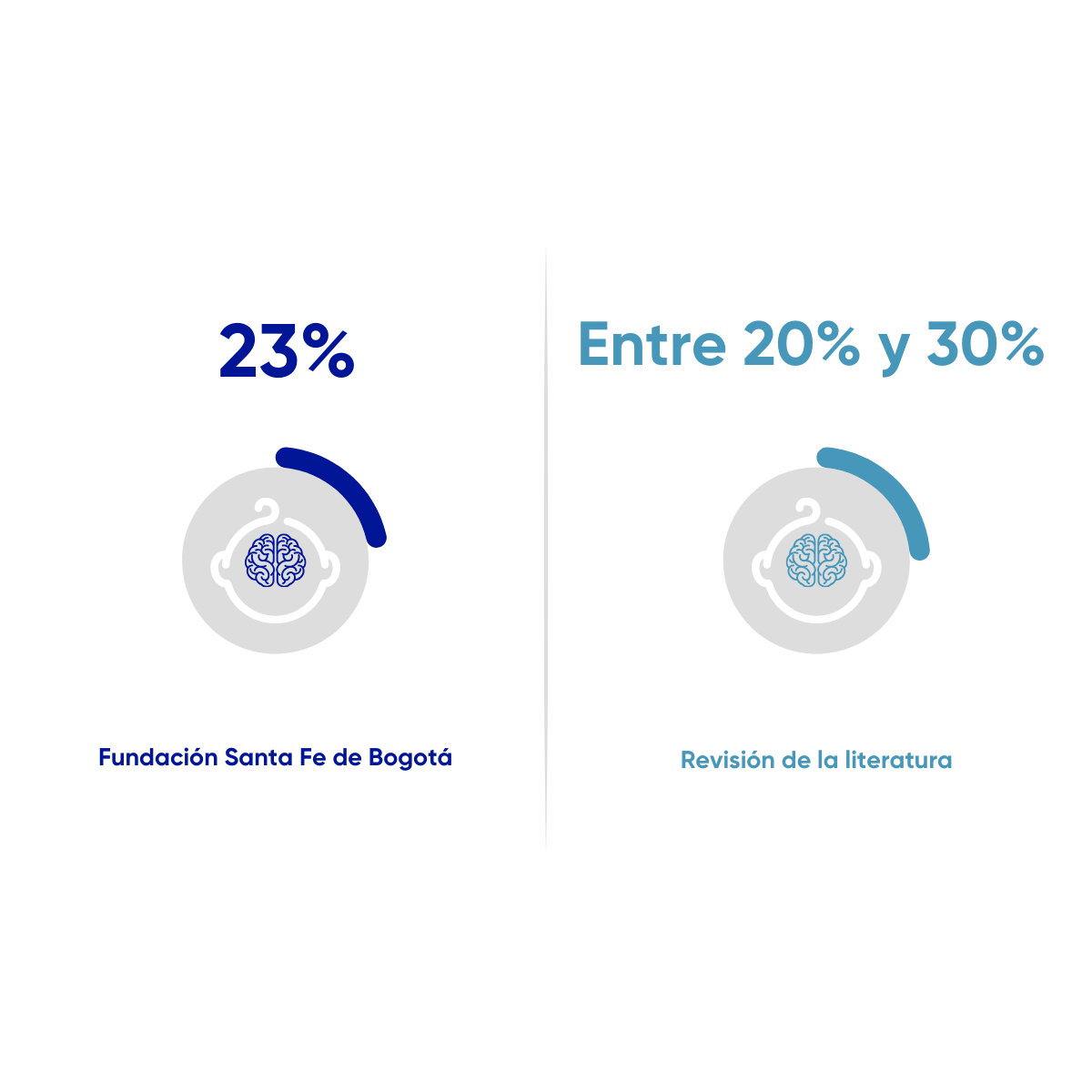
Hemorragia periventricular en prematuros extremos
Proporción de pacientes que nacen con peso menor o igual a 1500 gramos, que presentan hemorragia cerebral (hemorragia de la matriz germinal, hemorragia intraventricular o hemorragia periventricular) durante su estancia hospitalaria, como desenlace asociado a su proceso de atención en la Unidad de Cuidado Intensivo Neonatal. Desde el 01 de enero de 2021 al 30 de noviembre de 2025. N=150
Bibliografía
Gilard, V., Tebani, A., Bekri, S., & Marret, S. (2020). Intraventricular Hemorrhage in Very Preterm Infants: A Comprehensive Review. Journal of clinical medicine, 9(8), 2447. https://doi.org/10.3390/jcm9082447
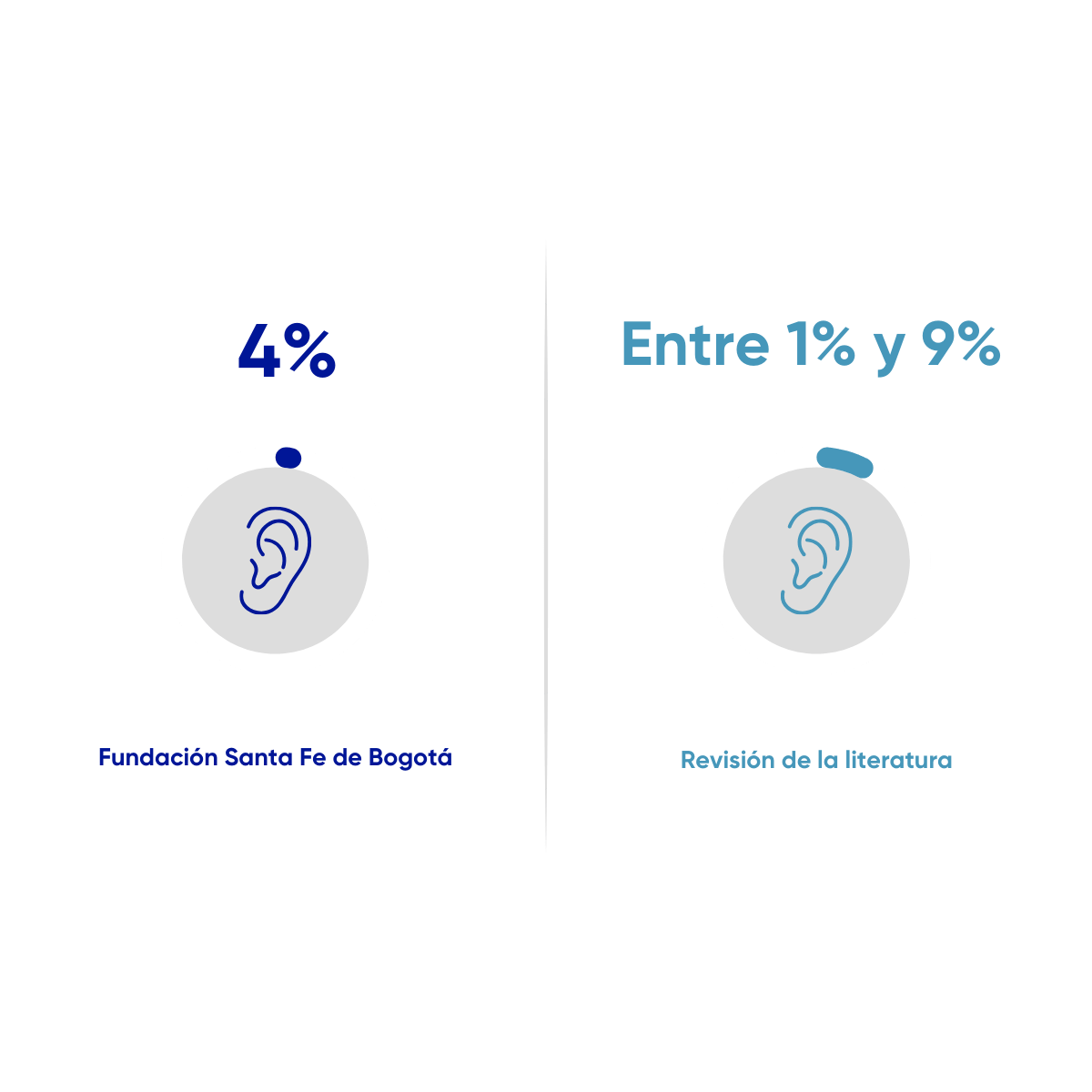
Resultado Clínico
Alteraciones auditivas intrahospitalarias en prematuros extremos
Proporción de pacientes que nacen con peso menor o igual a 1500 gramos, que presentan alteraciones auditivas hasta los 3 meses post-hospitalización, según tamizaje realizado. 01 de enero de 2021 al 30 de noviembre de 2025. N=70
Bibliografía
Vohr, B. R. (2016). Language and hearing outcomes of preterm infants. In Seminars in perinatology (Vol. 40, No. 8, pp. 510-519). WB Saunders.
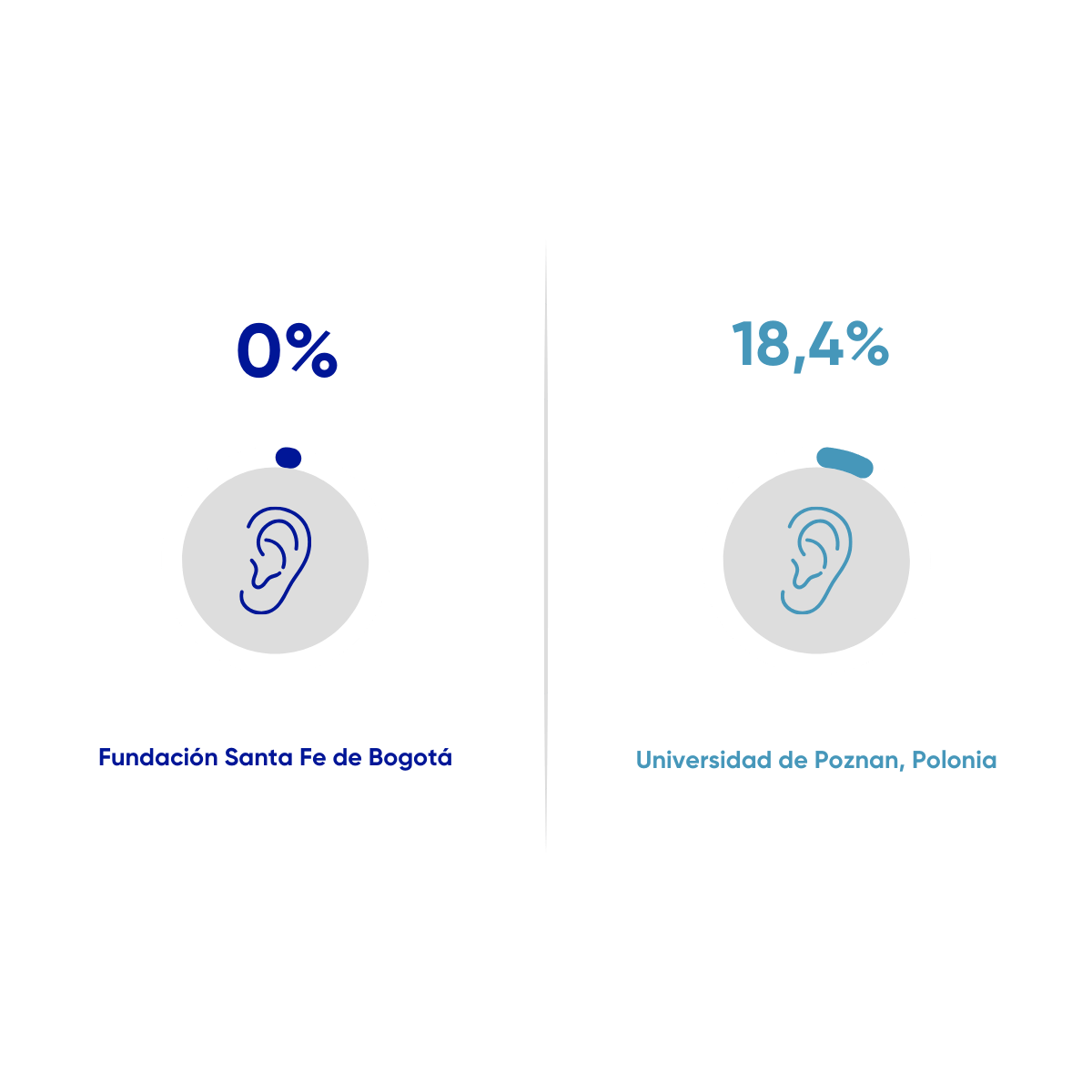
Resultado Clínico
Alteraciones auditivas en recién nacidos con asfixia perinatal que ingresan a protocolo de hipotermia
Proporción de pacientes con asfixia perinatal que ingresan a protocolo de hipotermia y presentan alteraciones auditivas en la hospitalización hasta los 3 meses post-hospitalización. Desde el 01 de enero de 2021 al 30 de noviembre de 2025. N=83
Bibliografía
Michniewicz, B., Wroblewska-Seniuk, K., Amara, J. A., Al-Saad, S. R., Szyfter, W., Karbowski, L. M., Gadzinowski, J., Szymankiewicz, M., & Szpecht, D. (2022). Hearing Impairment in Infants with Hypoxic Ischemic Encephalopathy Treated with Hypothermia. Therapeutic hypothermia and temperature management, 12(1), 8–15. https://doi.org/10.1089/ther.2020.0043
Resultado Clínico
Alteraciones en resonancia cerebral intrahospitalaria, en recién nacidos con asfixia perinatal que ingresan a protocolo de hipotermia
Proporción de pacientes con asfixia perinatal que ingresan a protocolo de hipotermia y presentan alteraciones en resonancia cerebral hasta 3 meses post-hospitalización. Desde el 01 de enero de 2021 30 de noviembre de 2025. N=143
Bibliografía
Shankaran, S., Barnes, P. D., Hintz, S. R., Laptook, A. R., Zaterka-Baxter, K. M., McDonald, S. A., Ehrenkranz, R. A., Walsh, M. C., Tyson, J. E., Donovan, E. F., Goldberg, R. N., Bara, R., Das, A., Finer, N. N., Sanchez, P. J., Poindexter, B. B., Van Meurs, K. P., Carlo, W. A., Stoll, B. J., Duara, S., … Eunice Kennedy Shriver National Institute of Child Health and Human Development Neonatal Research Network (2012). Brain injury following trial of hypothermia for neonatal hypoxic-ischaemic encephalopathy. Archives of disease in childhood. Fetal and neonatal edition, 97(6), F398–F404. https://doi.org/10.1136/archdischild-2011-301524
Resultado Mental
Riesgo de depresión postparto
Proporción de pacientes con riesgo de depresión postparto por escala de Edimburgo entre la 6 y 8 semana postparto, desde el 19 de agosto de 2024 al 30 de noviembre de 2025 N= 3683
Bibliografía
Prevalencia Depresión Postparto en Bogotá. Rincón-Pabón, D., & Ramírez-Vélez, R. (2014). Depresión posparto en mujeres colombianas: análisis secundario de la Encuesta Nacional de Demografía y Salud-2010. Revista de Salud Pública, 16, 534-546.
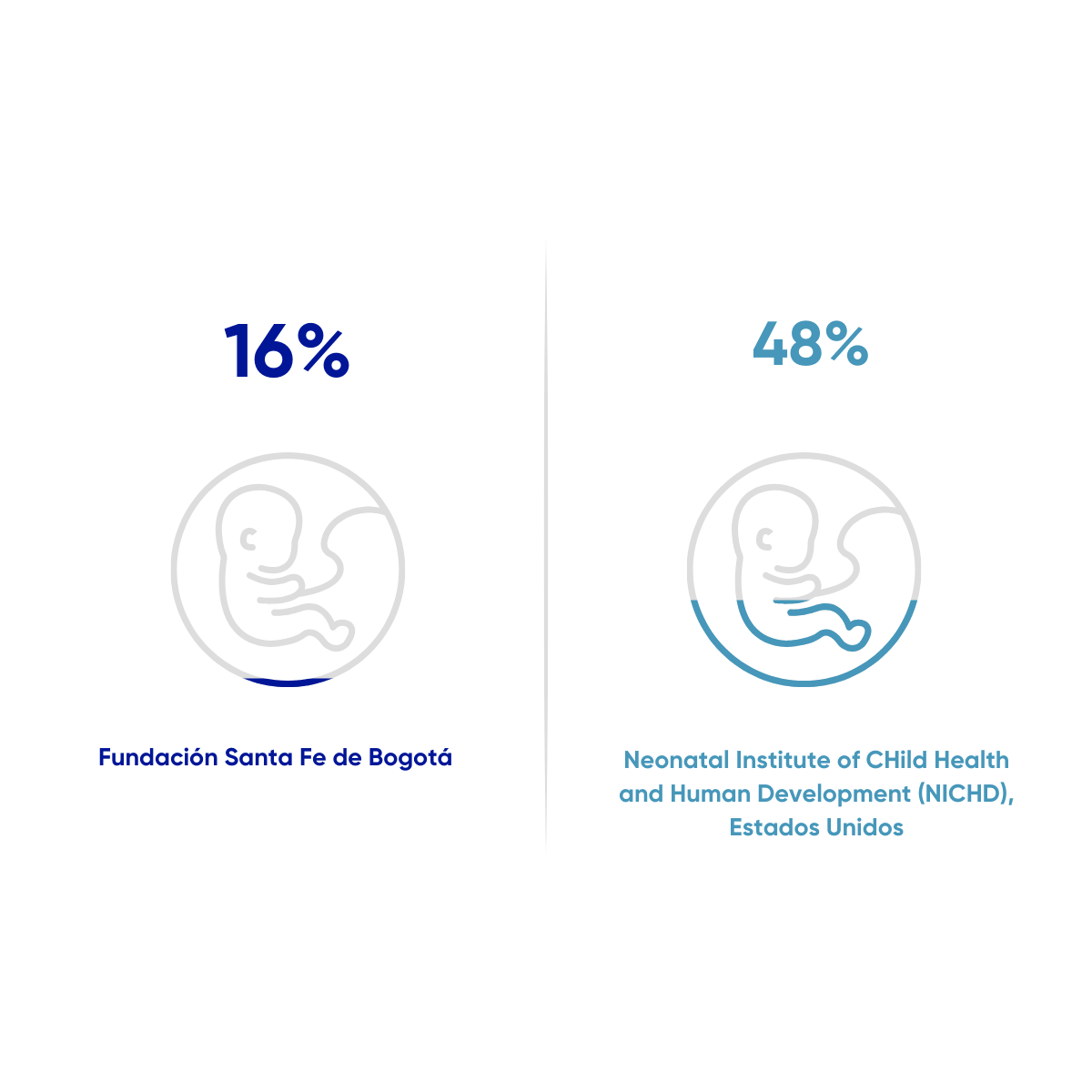
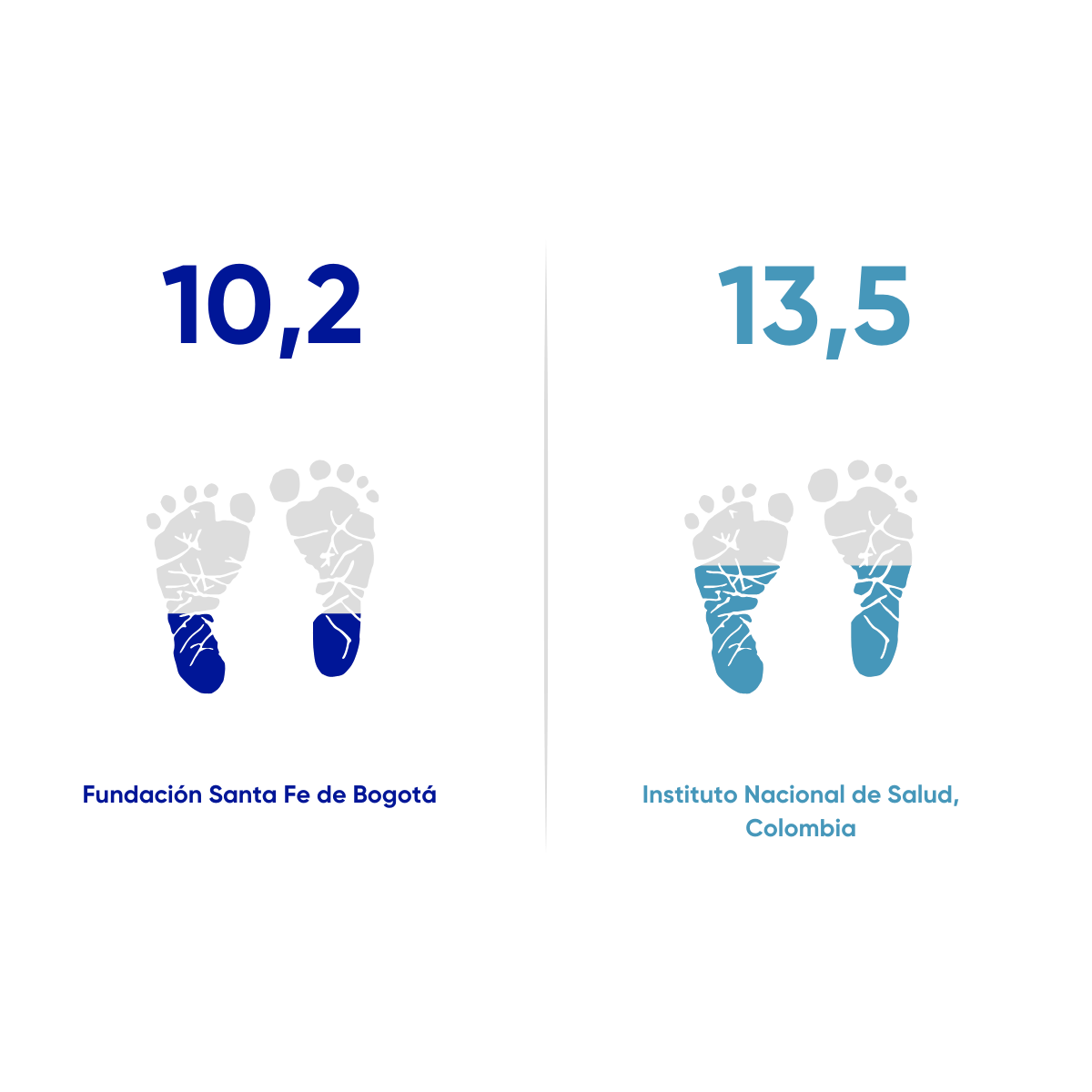
Mortalidad perinatal y neonatal tardía
Razón de pacientes con mortalidad perinatal (entre las 22 semanas de gestación y los 7 días después del nacimiento) y mortalidad neonatal tardía (durante los primeros 28 días de vida). Desde 1 de abril de 2022 al 30 de noviembre de 2025. N=6942
Bibliografía
Instituto Nacional de Salud (INS). 2023. Protocolo de Vigilancia en Salud Pública de Mortalidad Perinatal y Neonatal Tardía. Versión 7. Disponible en: https://www.ins.gov.co/buscador-eventos/Lineamientos/Pro_Mortalidad%20p…
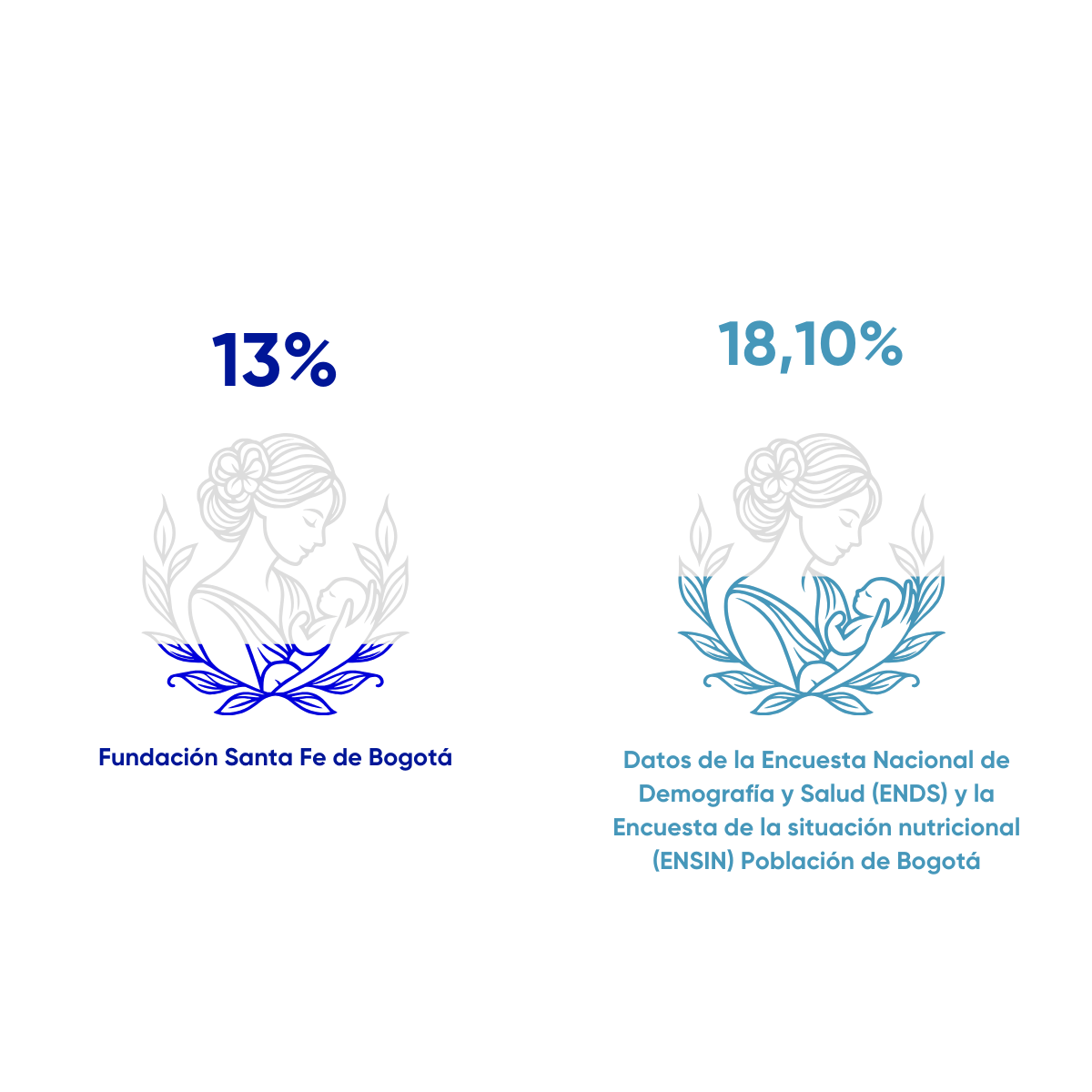
Resultado Clínico
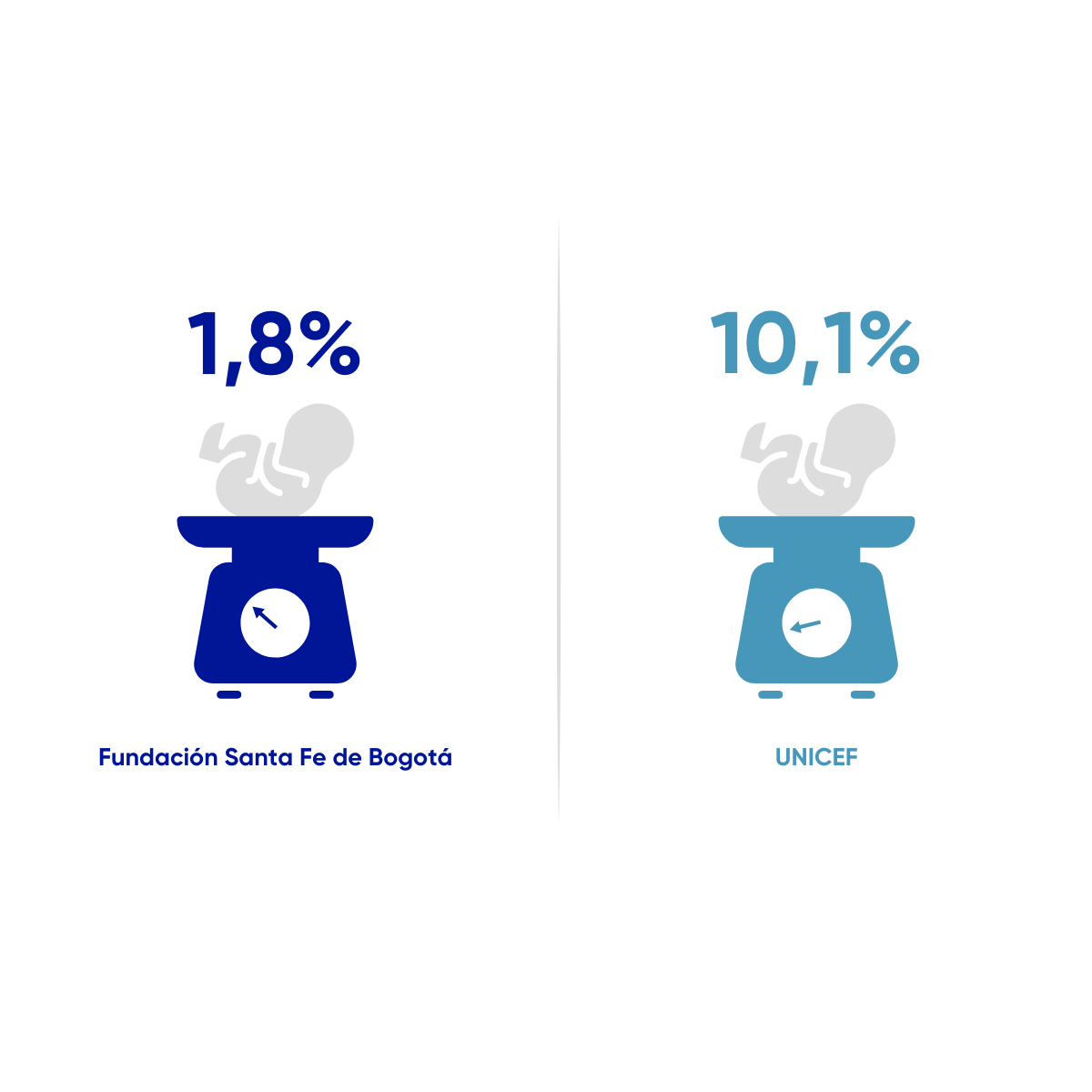
Bajo peso al nacer en mayores de 37 semanas de gestación
Proporción de pacientes con bajo peso al nacer (nacidos vivos con peso menor o igual a 2,5000gr) en mayores de 37 semanas gestacionales, desde 01 de abril de 2022 al 30 de noviembre de 2025. N= 6942
Bibliografía
UNICEF Data. 2023. Low birthweight (última actualización julio 2023). Disponible: https://data.unicef.org/topic/nutrition/low‑birthweight/
Resultado Clínico
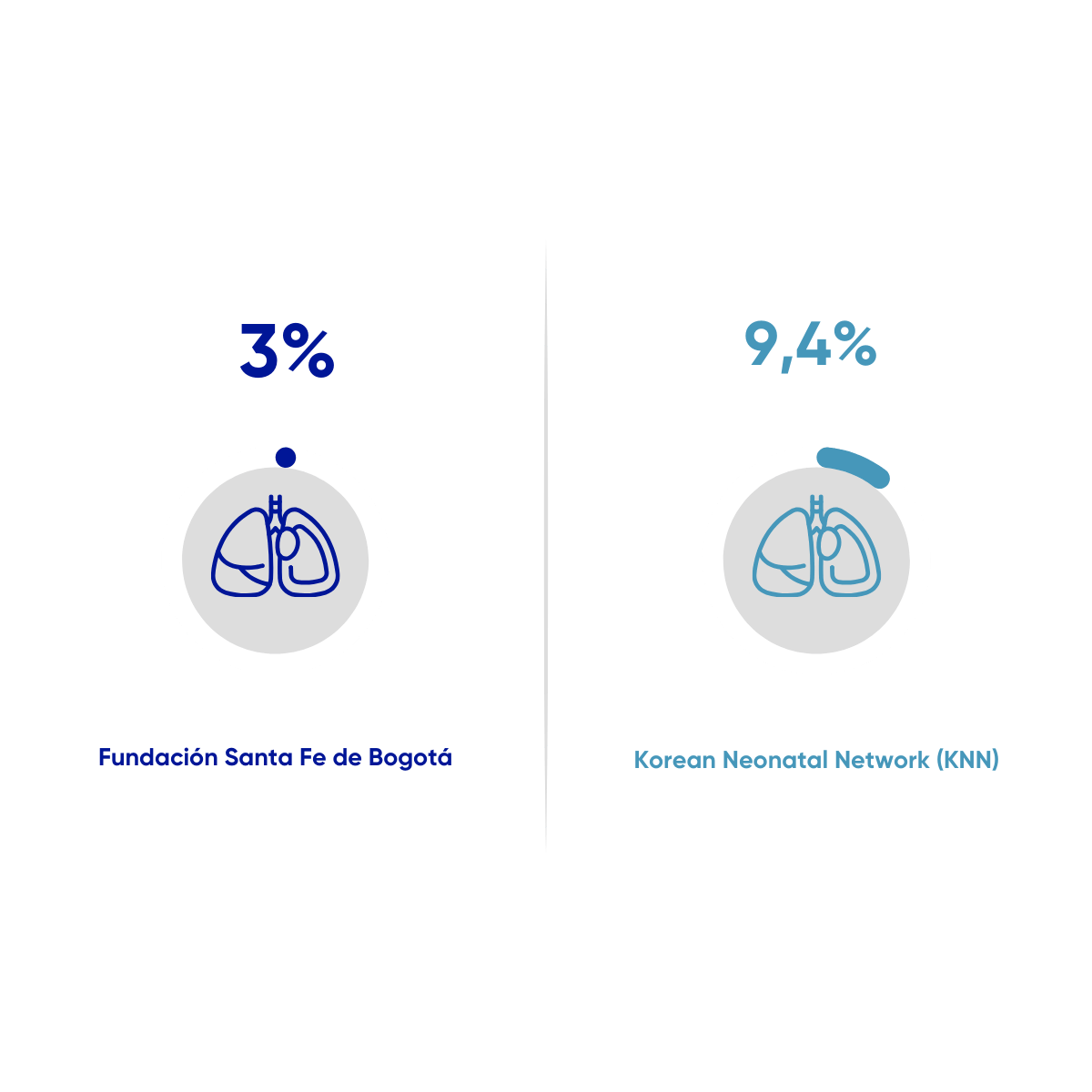
Prematuros extremos que presentan Neumotorax en la hospitalización
Proporción de pacientes que nacen con peso menor o igual a 1500 gramos, que presentan Neumotorax durante su estancia hospitalaria, como desenlace asociado a su proceso de atención en la Unidad de Cuidado Intensivo Neonatal. Desde el 01 de enero de 2021 al 30 de noviembre de 2025. N=150
Bibliografía
Oh, S. H., Jin, H.-S., & Park, C.-H. (2023). Risk factors and neonatal outcomes of pulmonary air leak syndrome in extremely preterm infants: A nationwide descriptive cohort study. Medicine, 102(34), e34759. https://doi.org/10.1097/MD.0000000000034759
Resultado Clínico
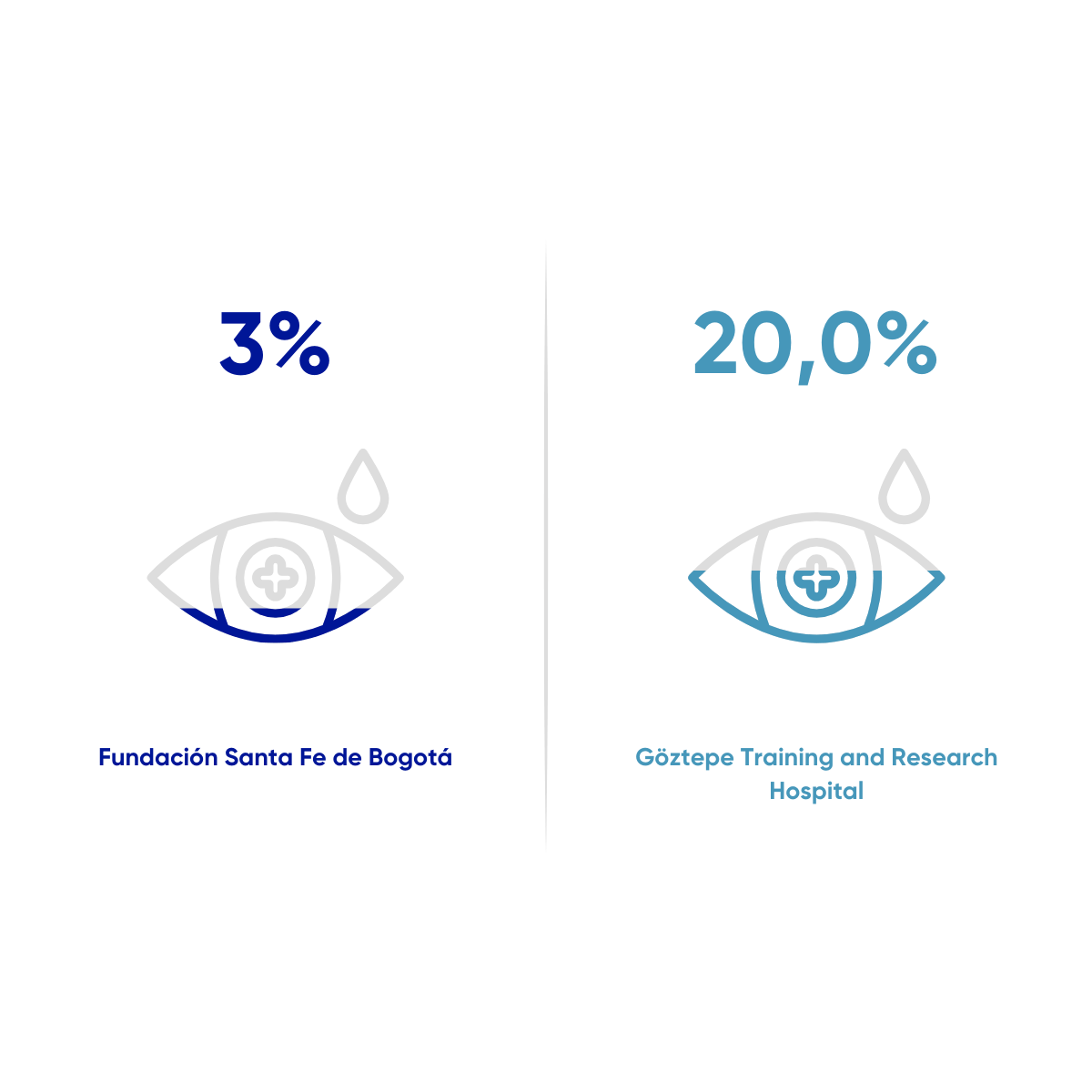
Alteraciones visuales en recién nacidos con asfixia perinatal que ingresan a protocolo de hipotermia
Proporción de pacientes que nacen con peso menor o igual a 1500 gramos, que presentan Neumotorax durante su estancia hospitalaria, como desenlace asociado a su proceso de atención en la Unidad de Cuidado Intensivo Neonatal. Desde el 01 de enero de 2021 al 30 de noviembre de 2025. N=150
Bibliografía
Imamoglu, E. Y., Acar, Z., Karatoprak, E. Y., Ozumut, S. H., Ocak, S. Y., Imamoglu, S., & Ovalı, F. (2024). Neurological and Visual Outcomes in Infants and Toddlers Following Therapeutic Hypothermia for Neonatal Hypoxic-Ischemic Encephalopathy. Pediatric Neurology, 151, 131-137.



