Tratamiento antibiótico y cuidados en enfermedades inflamatorias pélvicas (EIP)
Newsletter
Mantente informado sobre los últimos
avances, descubrimientos y noticias en
Salud de la Fundación Santa Fe.
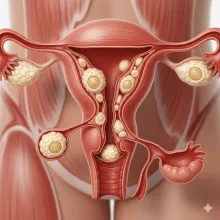
La enfermedad inflamatoria pélvica (EIP) es una infección que afecta los órganos reproductivos femeninos: útero, trompas de Falopio y ovarios, y en ocasiones se extiende al abdomen bajo. Generalmente es causada por bacterias transmitidas durante relaciones sexuales, como Chlamydia trachomatis y Neisseria gonorrhoeae, pero también puede originarse por otros gérmenes de la flora vaginal normal.
Es una condición que, si no se trata a tiempo, puede causar complicaciones como dolor pélvico crónico, embarazo ectópico e infertilidad.
Epidemiología en Colombia
En Colombia, según datos del Instituto Nacional de Salud y reportes de salud sexual y reproductiva, se estima que entre el 5% y el 10% de las mujeres sexualmente activas pueden presentar un episodio de EIP durante su vida. Es una causa frecuente de consulta en ginecología de urgencias.
Síntomas
Dolor en la parte baja del abdomen o pelvis.
Flujo vaginal anormal (amarillento o con mal olor).
Fiebre o escalofríos.
Dolor al tener relaciones sexuales.
Sangrado vaginal entre periodos o después del sexo.
Dolor al orinar.
En casos más graves: náuseas, vómito, fiebre alta o distensión abdominal.
Factores de riesgo
Tener múltiples parejas sexuales sin uso de preservativo.
Historia de infecciones de transmisión sexual (ITS).
Edad menor de 25 años.
Antecedente de EIP previa.
Haber tenido una instrumentación uterina reciente (legrado, colocación de DIU sin tamizaje).
Duchas vaginales frecuentes (desequilibran la flora natural).
Prevención
Uso correcto y constante de preservativo.
Realizarse tamizajes regulares para ITS si se tiene vida sexual activa.
Evitar múltiples parejas sexuales sin protección.
Evitar duchas vaginales y automedicación.
Tamizar antes de colocarse dispositivos intrauterinos (DIU).
Vivir después de una EIP
Una EIP bien tratada suele resolverse sin secuelas. Sin embargo, algunos casos dejan dolor crónico o dificultades para concebir. Es fundamental el seguimiento médico para evaluar la recuperación y planificar futuras decisiones reproductivas con apoyo profesional.
La educación en salud sexual y reproductiva también es clave para reducir recurrencias y proteger la fertilidad.
Diagnóstico / Detección
Se basa en la historia clínica, el examen físico y pruebas complementarias:
Examen ginecológico: dolor a la movilización del cuello uterino, útero o anexos.
Exámenes de laboratorio: hemograma, PCR, pruebas para gonorrea y clamidia.
Ecografía transvaginal: útil para descartar abscesos o colecciones pélvicas.
En algunos casos complejos se realiza laparoscopia diagnóstica.
Detección temprana
El diagnóstico temprano y tratamiento adecuado son claves para evitar complicaciones como:
Daño permanente en las trompas de Falopio.
Infertilidad.
Embarazo ectópico.
Dolor pélvico crónico.
Abscesos tubo ováricos.
Consulta si presentas síntomas persistentes, especialmente si has tenido relaciones sexuales sin protección.
Tratamiento
Tratamiento antibiótico
El tratamiento se inicia inmediatamente al sospechar EIP, sin esperar los resultados de laboratorio.
Antibióticos por vía oral o intravenosa según la severidad.
El tratamiento dura entre 10 y 14 días. Es esencial completarlo, incluso si los síntomas desaparecen antes.
Cuidados complementarios
Reposo relativo y control del dolor con analgésicos.
Evitar relaciones sexuales hasta completar el tratamiento.
Tratar a la(s) pareja(s) sexual(es), incluso si no tienen síntomas.
Seguimiento clínico en los primeros 72 horas para confirmar mejoría.
En caso de abscesos, se puede requerir drenaje quirúrgico o antibióticos intravenosos prolongados.
¿Cómo lo tratamos en la Fundación Santa Fe de Bogotá?
Especialidades médicas involucradas
Ginecología.
Medicina general o de urgencias.
Infectología, en casos severos o resistentes.
Psicología (en casos de ITS con impacto emocional o parejas conflictivas).
Trabajo social, si hay barreras para el acceso a servicios o acompañamiento.

¿Necesitas una cita?
o a través del Call center 6014824488
Especialidades que la tratan
Nuestros especialistas

Dra. Esquivel Villabona Alba Liliana
Especialista en Ginecología y Obstetricia
Dra. Esquivel Villabona Alba Liliana

Dra. Casasbuenas Salcedo Alexandra
Especialista en Ginecología y Obstetricia
Dra. Casasbuenas Salcedo Alexandra

Dr. Alvaro Eduardo Caicedo Hernandez
Especialista en Ginecología y Obstetricia
Dr. Alvaro Eduardo Caicedo Hernandez

Dra. Ruiz Cabrera Ana Lucia
Especialista en Ginecología y Obstetricia
Dra. Ruiz Cabrera Ana Lucia

Dra. Ana Sofia Aguilar Posada
Especialista en Ginecología y Obstetricia
Dra. Ana Sofia Aguilar Posada

Dra. Andrea Catalina Bueno Leguizamon
Especialista en Ginecología y Obstetricia
Dra. Andrea Catalina Bueno Leguizamon

Dr. Moreno Escallon Bernardo
Especialista en Ginecología y Obstetricia
Dr. Moreno Escallon Bernardo

Dr. Cardoso Medina Byron
Especialista en Ginecología y Obstetricia
Dr. Cardoso Medina Byron

Dr. Lozano Lozano Camilo Alfonso
Especialista en Ginecología y Obstetricia
Dr. Lozano Lozano Camilo Alfonso

Dr. Rodriguez Cifuentes Camilo Enrique
Especialista en Ginecología y Obstetricia
Dr. Rodriguez Cifuentes Camilo Enrique

Dr. Zorro Rodriguez Carlos Andres
Especialista en Ginecología y Obstetricia
Dr. Zorro Rodriguez Carlos Andres

Dr. Beltran Hernandez Carlos Andres
Especialista en Ginecología y Obstetricia
Dr. Beltran Hernandez Carlos Andres

Dr. Portilla Quevedo Diego Fernando
Especialista en Ginecología
Dr. Portilla Quevedo Diego Fernando

Dr. Escorcia Castro Elkin Enrique
Especialista en Ginecología y Obstetricia
Dr. Escorcia Castro Elkin Enrique

Dr. Quijano Garcia Fabio Ernesto
Especialista en Ginecología y Obstetricia
Dr. Quijano Garcia Fabio Ernesto

Dra. Puccini Santamaria Giuliana
Especialista en Ginecología y Obstetricia, Especialista en Medicina Materno Fetal
Dra. Puccini Santamaria Giuliana

Dra. Valencia Hurtado Gloria Patricia
Especialista en Ginecología y Obstetricia
Dra. Valencia Hurtado Gloria Patricia

Dr. Paez Rey Guillermo
Especialista en Ginecología y Obstetricia
Dr. Paez Rey Guillermo

Dr. Salazar Alvarado Gustavo Alberto
Especialista en Ginecología y Obstetricia
Dr. Salazar Alvarado Gustavo Alberto

Dr. Correa Baez Hector Fabian
Especialista en Ginecología y Obstetricia
Dr. Correa Baez Hector Fabian

Dra. Maldonado Chaya Ivette
Especialista en Ginecología y Obstetricia
Dra. Maldonado Chaya Ivette

Dr. Jaime Andres Olivos Arango
Especialista en Ginecología y Obstetricia
Dr. Jaime Andres Olivos Arango

Dr. Jaime Enrique Mendoza Varon
Especialista en Ginecología y Obstetricia
Dr. Jaime Enrique Mendoza Varon

Dr. Montaña Larreamendy Jorge Mauricio
Especialista en Ginecología y Obstetricia
Dr. Montaña Larreamendy Jorge Mauricio

Dr. Ramirez Mejia Juan Carlos
Especialista en Ginecología y Obstetricia
Dr. Ramirez Mejia Juan Carlos

Dr. Juan Manuel Clavijo Rodriguez
Especialista en Ginecología y Obstetricia
Dr. Juan Manuel Clavijo Rodriguez

Dra. Rodriguez Castillo Juliana Lucia
Especialista en Ginecología y Obstetricia
Dra. Rodriguez Castillo Juliana Lucia

Dra. Martinez De Kattah Laura Teresa
Especialista en Ginecología y Obstetricia
Dra. Martinez De Kattah Laura Teresa

Dr. Sarmiento Rodriguez Luis Andres
Especialista en Ginecología y Obstetricia
Dr. Sarmiento Rodriguez Luis Andres

Dr. Rodriguez Ortegon Luis Martin
Especialista en Ginecología y Obstetricia
Dr. Rodriguez Ortegon Luis Martin

Dra. Celis Amortegui Luz Marcela
Especialista en Ginecología y Obstetricia
Dra. Celis Amortegui Luz Marcela

Dr. Carrillo Rozo Mauricio Enrique
Especialista en Ginecología y Obstetricia
Dr. Carrillo Rozo Mauricio Enrique

Dra. Rodriguez Acosta Nadiezhda
Especialista en Ginecología y Obstetricia
Dra. Rodriguez Acosta Nadiezhda

Dr. Rueda Saenz Ricardo
Especialista en Ginecología y Obstetricia
Dr. Rueda Saenz Ricardo

Dr. Ricardo Caceres Mileo
Especialista en Ginecología y Obstetricia
Dr. Ricardo Caceres Mileo

Dr. Ricardo Martin Orejuela
Especialista en Ginecología y Obstetricia
Dr. Ricardo Martin Orejuela

Dr. Martinez Diaz Rodolfo Andres
Especialista en Ginecología y Obstetricia
Dr. Martinez Diaz Rodolfo Andres

Dra. Parejas Londoño Sofia
Especialista en Ginecología y Obstetricia
Dra. Parejas Londoño Sofia
Publicaciones relacionadas

Amenaza de aborto
La amenaza de aborto es una condición que ocurre durante el primer trimestre del embarazo, en la cual se presenta sangrado vaginal, con o sin dolor abdominal, pero sin que haya dilatación del cuello uterino. Es una señal de alerta que indica que el embarazo podría estar en riesgo de perderse, aunque en muchos casos puede continuar sin complicaciones si se recibe atención oportuna. En Colombia, según el Instituto Nacional de Salud, cerca del 10% al 20% de los embarazos clínicamente reconocidos pueden presentar amenaza de aborto durante el primer trimestre. En hospitales de alta complejidad, como en la Fundación Santa Fe de Bogotá, es una de las causas más frecuentes de consulta en urgencias obstétricas durante los primeros meses del embarazo.

Embarazo ectópico
El embarazo ectópico es una condición en la que el embrión se implanta fuera del útero, generalmente en una de las trompas uterinas. Esto impide que el embarazo se desarrolle de forma normal y puede representar un riesgo grave para la salud de la madre si no se detecta y trata a tiempo. Este tipo de embarazo no puede continuar y requiere atención médica urgente.
Síndrome de Ovario Poliquístico (SOP)
El Síndrome de Ovario Poliquístico (SOP) es una condición hormonal común que afecta a las mujeres en edad reproductiva. Se caracteriza por un desequilibrio en las hormonas sexuales que puede alterar la ovulación, provocar períodos irregulares y aumentar la producción de andrógenos (hormonas masculinas). Es una de las causas más frecuentes de infertilidad femenina, y también puede influir en la salud metabólica a largo plazo si no se detecta y trata a tiempo.
Mastodinia (Dolor Mamario)
La mastodinia, también conocida como mastalgia o dolor mamario, es una molestia o dolor en una o ambas mamas. Puede ser leve, moderado o intenso, y afectar la calidad de vida de muchas mujeres. Este dolor no siempre está relacionado con enfermedades graves y, en la mayoría de los casos, tiene causas benignas. Puede presentarse como parte del ciclo menstrual (cíclico) o de manera persistente (no cíclico), y en mujeres de todas las edades, aunque es más común en edad reproductiva.

Menstruación irregular
Menstruación irregular: un problema de salud que afecta la calidad de vida de las mujeresLa menstruación irregular se refiere a cualquier alteración en el ciclo menstrual que afecta su frecuencia, duración o cantidad de sangrado. Este tipo de cambios forma parte de los aspectos relacionados con la salud femenina y puede representar un importante problema de salud cuando se presenta de forma persistente.Un ciclo menstrual normal ocurre entre 21 y 35 días, con una duración de 2 a 7 días. Cuando estos patrones cambian, es fundamental evaluar la causa, ya que puede estar relacionada con condiciones ginecológicas como los miomas uterinos, trastornos hormonales o enfermedades sistémicas.Desde la perspectiva de la salud pública, organizaciones como la organización mundial de la salud y el instituto nacional de salud destacan la importancia de la evaluación oportuna de estas alteraciones, debido a su impacto en la vida de las mujeres y su relación con la salud de la madre. Además, garantizar el acceso a servicios de salud es clave para lograr un diagnóstico adecuado y oportuno. Image
Leiomiomas (Miomas Uterinos)
Leiomiomas: un problema de salud que impacta la calidad de vida de las mujeresLos leiomiomas, también conocidos como miomas uterinos, son tumores benignos que se desarrollan en el músculo del útero. Representan un importante problema de salud dentro de los aspectos relacionados con la salud femenina, ya que afectan la vida de las mujeres, especialmente en edad reproductiva. Desde la perspectiva de la salud pública, entidades como la organización mundial de la salud y el instituto nacional de salud han destacado la importancia de su diagnóstico oportuno, debido a su alta prevalencia y al impacto que pueden tener en la calidad de vida. Aunque muchas mujeres no presentan síntomas, en otros casos pueden generar dolor abdominal, sangrado abundante y complicaciones que afectan la fertilidad. En Colombia, se estima que entre el 30% y 50% de las mujeres pueden presentar miomas en algún momento de su vida, lo que evidencia la necesidad de mejorar el acceso a servicios de salud y promover la detección temprana.

Endometriosis
La endometriosis es un problema de salud crónico en el que el tejido similar al que recubre el útero (endometrio) crece fuera de él, afectando ovarios, trompas de Falopio, intestino, vejiga y otras estructuras de la pelvis. Estas lesiones responden a las hormonas del ciclo menstrual y del período menstrual, provocando inflamación crónica, dolor abdominal, dolor pélvico y, en muchos casos, infertilidad, impactando distintos aspectos relacionados con la salud y la salud general.Aunque se diferencia de condiciones como los miomas uterinos, puede coexistir con ellas y afectar la salud sexual, la salud de la madre y la vida de las mujeres. En algunos casos, puede evolucionar y asociarse con enfermedades graves si no se trata oportunamente. Epidemiología en ColombiaSe estima que entre el 10% y el 15% de las mujeres en edad fértil en Colombia podrían padecer endometriosis, aunque muchas permanecen sin diagnóstico por años. Según la Organización Mundial de la Salud y reportes del Instituto Nacional de Salud, es una de las principales causas de dolor pélvico crónico e infertilidad en mujeres jóvenes, lo que representa un reto de salud pública y acceso a servicios de salud adecuados.

Preconcepción
La preconcepción es la etapa antes del embarazo en la que una pareja se prepara para lograr una concepción saludable. Este periodo es clave para mejorar la salud preconcepcional y aumentar las probabilidades de un embarazo saludable. El cuidado preconcepcional incluye acciones médicas y cambios en el estilo de vida. Su objetivo es proteger la salud reproductiva, mejorar la fertilidad femenina y reducir riesgos para el bebé. Realizar una consulta preconcepcional permite planear un embarazo planeado y seguro.

Anticoncepción
La anticoncepción es el conjunto de métodos y estrategias dirigidas al control de la fertilidad, permitiendo a las personas decidir cuándo y cuántos hijos desean tener. Comprender qué es la anticoncepción es fundamental para promover la salud sexual y reproductiva, evitar el embarazo no deseado y fortalecer una vida sexual sana.Los métodos anticonceptivos forman parte de la planificación familiar, y su uso adecuado permite prevenir el embarazo, reducir complicaciones de salud y disminuir el riesgo de infecciones de transmisión sexual (transmisión sexual ITS) cuando se combinan con métodos de barrera.Entre los beneficios principales de los anticonceptivos modernos encontramos:Reducción del embarazo no deseadoMejora de la salud maternaEspaciamiento adecuado entre embarazosPromoción de decisiones informadas en la relación sexualDisminución del riesgo de enfermedades de transmisión sexualEl uso responsable de un método anticonceptivo permite desarrollar una vida sexual sana, basada en el conocimiento, la prevención y el respeto por el propio cuerpo.
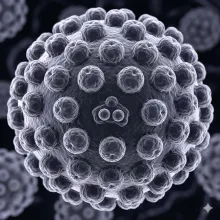
Detección del Virus del Papiloma Humano (Factores asociados)
La detección del VPH es un conjunto de pruebas médicas diseñadas para identificar la presencia del virus del papiloma humano (VPH) en el organismo. Este virus es una de las infecciones de transmisión sexual más comunes en el mundo y puede afectar tanto a vph en mujeres como a vph en hombres.El virus del papiloma humano incluye más de 100 tipos diferentes. Algunos son considerados de bajo riesgo y pueden causar verrugas genitales, mientras que otros son de alto riesgo (vph de alto riesgo) y están directamente relacionados con el desarrollo de diferentes tipos de cáncer.La detección oportuna permite prevenir enfermedades graves como el cáncer de cuello uterino, también conocido como cáncer cervical, así como otros cánceres asociados al virus.En el contexto de la salud femenina, realizar controles periódicos en ginecología Bogotá o con ginecólogos en Bogotá es clave para la detección temprana del VPH. Conoce nuestra Web de Vacunación
Preguntas Frecuentes
Mantente informado con nuestro Newsletter




