Dislipidemia
Newsletter
Mantente informado sobre los últimos
avances, descubrimientos y noticias en
Salud de la Fundación Santa Fe.
¿Qué es Dislipidemia?
La dislipidemia es una alteración del metabolismo de las grasas que afecta los niveles de colesterol y triglicéridos en la sangre. Esto impacta directamente el sistema circulatorio y el correcto funcionamiento de el cuerpo ., especialmente en el transporte de la sangre oxigenada y el equilibrio de las funciones del cuerpo.
Cuando hay exceso de lípidos, se altera el flujo por donde circula la sangre, aumentando el riesgo de problemas del corazón, como infartos o incluso la necesidad de un trasplante de corazón en casos graves.
Además, esta condición suele relacionarse con otras alteraciones como niveles elevados de azúcar en sangre y desbalances detectados en pruebas de glucosa en sangre.
Causas de la Dislipidemia
Las causas principales incluyen hábitos y condiciones que afectan el flujo sanguíneo y el músculo cardíaco:
- Dietas ricas en grasas saturadas
- Sedentarismo (baja actividad física)
- Consumo de alcohol y tabaco
- Enfermedades como diabetes o hipertensión
- Factores genéticos
Estas condiciones afectan el equilibrio del colesterol y favorecen la acumulación en arterias como las arterias coronarias, dificultando el regreso al corazón de la sangre.vorecer su aparición.
Síntomas
La dislipidemia suele ser silenciosa, pero en etapas avanzadas puede generar signos asociados a problemas de salud y enfermedad cardíaca:
- Xantomas y xantelasmas (depósitos de grasa)
- Dolor en el pecho (dolor en el pecho)
- Dificultad para respirar
- Fatiga constante
- Problemas de circulación
Estos síntomas reflejan alteraciones en el flujo sanguíneo y en la capacidad de los glóbulos rojos que transportan oxígeno, lo que puede generar falta de oxígeno en los tejidos.
Tipos
Hipercolesterolemia
Aumento del colesterol LDL que se acumula en arterias, afectando el ventrículo izquierdo y el funcionamiento de cada parte del corazón.
Hipertrigliceridemia
Elevación de triglicéridos que afecta el metabolismo y aumenta el riesgo cardiovascular.
Dislipidemia mixta
Combinación de ambas condiciones, aumentando significativamente el riesgo de insuficiencia cardíaca y otros problemas del corazón.
Factores de riesgo
Los principales factores de riesgo incluyen:
- Mala alimentación
- Falta de actividad física
- Obesidad
- Tabaquismo
- Diabetes y enfermedades crónicas
- Predisposición genética
Estos factores afectan directamente el sistema circulatorio, alterando la calidad de la glucosa en la sangre y el transporte hacia el resto del cuerpo.
Prevención
Para reducir el riesgo de dislipidemia y otras enfermedades:
- Mantener una dieta equilibrada
- Realizar actividad física regularmente
- Evitar tabaco y alcohol
- Controlar niveles de colesterol y glucosa en la sangre
- Realizar controles médicos periódicos
La prevención disminuye el riesgo de complicaciones graves como infarto o problemas del corazón.
Diagnóstico / Detección
El diagnóstico se realiza mediante diferentes estudios que evalúan el estado del sistema circulatorio:
- Análisis de sangre (perfil lipídico)
- Evaluación clínica
- Historia médica
- Estudios de imagen como Doppler
Estos exámenes utilizan muestras de sangre para analizar colesterol, triglicéridos y azúcar en sangre, permitiendo detectar alteraciones antes de que afecten el flujo sanguíneo.
Etapas de la enfermedad
- Preclínica: sin síntomas visibles
- Asintomática: alteraciones internas
- Sintomática: aparecen signos clínicos
- Complicaciones: riesgo alto de insuficiencia cardíaca
Tratamiento
El tratamiento busca mejorar la salud del músculo cardíaco y el equilibrio del organismo:
Cambios en el estilo de vida
- Alimentación saludable
- Incremento de la actividad física
- Control del peso
- Suspender tabaco
Medicamentos
En algunos casos se requiere que los pacientes tomen medicamentos como:
- Estatinas
- Fibratos
- Omega-3
Terapia combinada
Para casos complejos que aumentan el riesgo de enfermedad cardíaca.
El objetivo es mejorar el flujo sanguíneo, facilitar el transporte de sangre oxigenada y asegurar el correcto funcionamiento de el cuerpo .
¿Cómo lo tratamos en la Fundación Santa Fe de Bogotá?
El manejo integral incluye un equipo multidisciplinario:
- Cardiología
- Endocrinología
- Nutrición
- Medicina interna
Estos especialistas trabajan para prevenir complicaciones, mejorar la calidad de vida y evitar la progresión hacia enfermedades graves como la insuficiencia cardíaca o la necesidad de un trasplante de corazón.

¿Necesitas una cita?
o a través del Call center 6014824488
Especialidades que la tratan
Nuestros especialistas

Dra. Rey Rubiano Adriana Margarita María
Especialista en Medicina Interna
Dra. Rey Rubiano Adriana Margarita María

Dr. Patiño Patiño Aldo Fernando
Especialista en Medicina Interna
Dr. Patiño Patiño Aldo Fernando

Dr. Alfredo Cabrera Villamizar
Especialista en Medicina Interna
Dr. Alfredo Cabrera Villamizar

Dra. Acosta Cardozo Alieth Lucia
Especialista en Medicina Interna
Dra. Acosta Cardozo Alieth Lucia

Dr. Lozada Liñan Alvaro Jose
Especialista en Medicina Interna
Dr. Lozada Liñan Alvaro Jose

Dra. Montenegro Arenas Ana Cristina
Especialista en Medicina Interna
Dra. Montenegro Arenas Ana Cristina

Dra. Lopez Salazar Ana Milena
Especialista en Medicina Interna
Dra. Lopez Salazar Ana Milena

Dr. Jaramillo Nieto Andres
Especialista en Medicina Interna
Dr. Jaramillo Nieto Andres

Dr. Buitrago Sandoval Andres Felipe
Especialista en Cardiología
Dr. Buitrago Sandoval Andres Felipe

Dr. Delgado Villareal Andres Fernando
Especialista en Medicina Interna
Dr. Delgado Villareal Andres Fernando

Dra. Arbelaez Arbelaez Angela Patricia
Especialista en Medicina Interna
Dra. Arbelaez Arbelaez Angela Patricia

Dra. Angela Patricia Aguirre Rodriguez
Especialista en Medicina Interna
Dra. Angela Patricia Aguirre Rodriguez

Dra. Rodriguez Pulido Astrid Lorena
Medicina Interna
Dra. Rodriguez Pulido Astrid Lorena

Dr. Sanchez Vallejo Carlos Andres
Especialista en Medicina Interna
Dr. Sanchez Vallejo Carlos Andres

Dr. Rodriguez Ariza Carlos Daniel
Especialista en Medicina Interna
Dr. Rodriguez Ariza Carlos Daniel

Dr. Colon Peña Christian Alejandro Guillermo
Especialista en Medicina Interna
Dr. Colon Peña Christian Alejandro Guillermo

Dra. Restrepo De Coninck Cindy Nathalie
Especialista en Medicina Interna
Dra. Restrepo De Coninck Cindy Nathalie

Dr. Alvarado Castro Cristian Camilo
Especialista en Medicina Interna
Dr. Alvarado Castro Cristian Camilo

Dra. Daniela Caceres Escobar
Especialista en Medicina Interna
Dra. Daniela Caceres Escobar

Dra. Abril Melgarejo Daniela Sofia
Especialista en Medicina Interna
Dra. Abril Melgarejo Daniela Sofia

Dra. Morales Benavidez Diana Carolina
Especialista en Medicina Interna y Geriatria
Dra. Morales Benavidez Diana Carolina

Dra. Leal Vargas Drixie Dalyla
Especialista en Medicina Interna
Dra. Leal Vargas Drixie Dalyla

Dra. Reyes Santamaria Elizabeth Johana
Especialista en Medicina Interna
Dra. Reyes Santamaria Elizabeth Johana

Dr. Matijasevic Arcila Eugenio
Especialista en Medicina Interna
Dr. Matijasevic Arcila Eugenio

Dr. Perez Rengifo Francisco Alexander
Especialista en Medicina Interna
Dr. Perez Rengifo Francisco Alexander

Dr. Martinez Arciniegas Gabriel
Especialista en Medicina Interna
Dr. Martinez Arciniegas Gabriel

Dr. Diaz Gongora Gabriel Fernando
Especialista en Cardiología Pediátrica
Dr. Diaz Gongora Gabriel Fernando

Dr. Lemus Barrios Gustavo Alexis
Especialista en Medicina Interna y Especialista en Cardiología
Dr. Lemus Barrios Gustavo Alexis

Dra. Salazar Muñoz Johana Milena
Especialista en Medicina Interna
Dra. Salazar Muñoz Johana Milena

Dra. Marrugo Padilla Katherine Tatiana
Especialista en Medicina Interna
Dra. Marrugo Padilla Katherine Tatiana

Dra. Kattah Martinez Laura Ximena
Especialista en Medicina Interna y Especialista en Endocrinología
Dra. Kattah Martinez Laura Ximena

Dra. Laverde Jimenez Ligia Patricia
Especialista en Medicina Interna
Dra. Laverde Jimenez Ligia Patricia

Dra. Jaramillo Jaramillo Monica
Especialista en Medicina Interna
Dra. Jaramillo Jaramillo Monica

Dra. Garcia Morales Olga Milena Paola
Especialista en Medicina Interna
Dra. Garcia Morales Olga Milena Paola

Dr. Salamanca Villamizar Omar Javier
Especialista en Medicina Interna
Dr. Salamanca Villamizar Omar Javier

Dra. Bernal Trujillo Patricia Isabel
Médico Internista
Dra. Bernal Trujillo Patricia Isabel

Dr. Vallejo Madroñero Roberto Javier
Medicina Interna
Dr. Vallejo Madroñero Roberto Javier

Dra. Jimenez Acosta Sandra Juliana
Especialista en Medicina interna
Dra. Jimenez Acosta Sandra Juliana

Dra. Stephany Luna Pisciotti
Especialista en Medicina Interna
Dra. Stephany Luna Pisciotti

Dr. Kattah Calderon William
Especialista en Medicina Interna y Especialista en Endocrinología
Dr. Kattah Calderon William
Publicaciones relacionadas
Trastorno De La Conducción Cardíaca
Los trastornos de la conducción cardíaca son problemas en el sistema eléctrico del corazón, que controla el ritmo de los latidos (los golpes o contracciones que hacen que la sangre circule). Normalmente, la señal eléctrica comienza en el nodo sinusal (marcapasos natural del corazón), pasa al nodo auriculoventricular (AV) y se transmite a los ventrículos (las cavidades principales del corazón que bombean la sangre al cuerpo y los pulmones) a través del haz de His y las fibras de Purkinje. Cuando hay un trastorno de conducción, esta señal se retrasa o se bloquea, haciendo que el corazón lata muy lento (bradicardia), con pausas o de forma irregular. Esto puede causar cansancio, mareos, desmayos o, en casos graves, paro cardíaco, que ocurre porque el corazón deja de latir y no bombea sangre al cuerpo, lo que puede ser mortal si no se actúa de inmediato. Image ¿Qué la causa? Envejecimiento: con el paso de los años, las fibras de conducción se desgastan y pierden eficiencia. Esto hace que las señales no se transmitan con la misma velocidad ni regularidad que antes. Hipertensión arterial: la presión alta constante daña la estructura del corazón y favorece la rigidez de las fibras eléctricas, lo que aumenta el riesgo de bloqueos. Infarto de miocardio: cuando una arteria se obstruye, una parte del corazón muere por falta de oxígeno. La cicatriz que queda interrumpe el paso de la señal eléctrica. Diabetes mellitus: el exceso de azúcar en la sangre puede dañar los nervios (fibras que envían señales entre el cerebro, la médula y los órganos) y los vasos sanguíneos pequeños (tubos que llevan la sangre a los tejidos), lo que altera la conducción eléctrica del corazón. Medicamentos: algunos fármacos, como betabloqueadores (medicamentos que hacen que el corazón lata más despacio), digoxina (medicamento que ayuda al corazón a latir con más fuerza y regularidad) o ciertos antiarrítmicos (medicamentos que corrigen latidos irregulares), pueden enlentecer demasiado los latidos y causar bloqueos en la señal eléctrica. Alteraciones de electrolitos: minerales como el potasio, calcio y magnesio son esenciales para la electricidad del corazón; cuando sus niveles están fuera de lo normal, pueden aparecer problemas de conducción. Enfermedades infiltrativas: como la amiloidosis, en la que se acumulan proteínas anormales en el corazón, dificultando que las señales eléctricas se transmitan correctamente Causas congénitas: algunas personas nacen con defectos en el “cableado eléctrico” que provocan bloqueos desde edades tempranas.
Trasplante de Corazón y/o Pulmón
El trasplante de corazón y/o pulmón es una cirugía en la que se reemplaza un órgano enfermo por uno sano de un donante fallecido. El trasplante de corazón se indica cuando el músculo cardíaco (miocardio) está tan dañado que no puede bombear suficiente sangre, incluso con los mejores tratamientos médicos y quirúrgicos disponibles. El trasplante de pulmón se realiza cuando los pulmones no logran oxigenar la sangre ni eliminar dióxido de carbono de forma adecuada. Puede ser de un solo pulmón o de ambos (trasplante bipulmonar). El trasplante combinado corazón–pulmón se utiliza cuando ambos órganos están afectados de manera irreversible y no podrían funcionar bien si se trasplantara solo uno. El trasplante es una opción en casos de insuficiencia cardíaca terminal (cuando el corazón no puede bombear suficiente sangre al cuerpo, incluso con tratamiento) o insuficiencia respiratoria crónica avanzada (cuando los pulmones no oxigenan la sangre adecuadamente durante mucho tiempo), cuando la expectativa y calidad de vida están comprometidas. Image Causas cardíacas para requerir trasplante: Miocardiopatías: enfermedades que alteran la fuerza o el grosor del músculo cardíaco. Cardiopatías congénitas complejas: defectos presentes desde el nacimiento que no se pueden corregir con otras cirugías. Enfermedad coronaria avanzada: los vasos que llevan sangre al corazón (arterias) pueden bloquearse por grasa y colesterol (grasa en la sangre), provocando infartos (daño al corazón por falta de oxígeno) repetidos. Insuficiencia cardíaca terminal: el corazón ya no puede bombear la sangre necesaria para los órganos, incluso con medicamentos y dispositivos de asistencia. Causas pulmonares para requerir trasplante: Fibrosis pulmonar: el tejido pulmonar se vuelve rígido, lo que impide que el aire entre y salga correctamente. Enfermedad Pulmonar Obstructiva Crónica (EPOC): daño progresivo de bronquios y alveolos (tubos y sacos de los pulmones que permiten el intercambio de aire) asociado con tabaquismo u otras exposiciones. Hipertensión arterial pulmonar (HAP): presión persistentemente elevada en las arterias de los pulmones, que sobrecarga al corazón derecho. Bronquiectasias: bronquios dilatados de manera permanente que acumulan secreciones e infecciones. Causas mixtas: Malformaciones congénitas que afectan simultáneamente corazón y pulmones. Enfermedades pulmonares crónicas que llevan a insuficiencia cardíaca derecha severa.
Pruebas De Glucosa En Sangre
Las pruebas de glucosa en sangre son exámenes de laboratorio que miden la cantidad de glucosa (azúcar) en la sangre. La glucosa es una fuente importante de energía para el cuerpo, pero niveles demasiado altos pueden indicar prediabetes (cuando el azúcar está más alto de lo normal, pero aún no es diabetes) o diabetes mellitus (enfermedad donde el cuerpo no controla bien el azúcar), condiciones que afectan el metabolismo y aumentan el riesgo de problemas del corazón y vasos sanguíneos. El cuerpo regula la glucosa mediante la insulina, una hormona producida por el páncreas. Cuando este mecanismo se altera (por resistencia a la insulina o producción insuficiente), los niveles de azúcar en sangre aumentan, lo que puede pasar desapercibido durante años sin síntomas. Image ¿Qué causa los niveles altos de glucosa en sangre? Resistencia a la insulina: el cuerpo produce insulina, pero las células no responden adecuadamente, impidiendo que la glucosa entre en ellas. Déficit absoluto o relativo de insulina: ocurre cuando el páncreas no produce suficiente insulina para mantener el azúcar en sangre en niveles normales. Esto puede pasar en diabetes tipo 1 (cuando el cuerpo deja de producir insulina desde joven) o en diabetes tipo 2 avanzada (cuando con el tiempo el páncreas ya no logra producir suficiente insulina). Exceso de ingesta de carbohidratos refinados: dietas ricas en azúcares simples elevan los niveles de glucosa posprandial (después de comer). Sedentarismo: la falta de actividad física hace que las células del cuerpo respondan peor a la insulina (la hormona que permite que la glucosa entre en las células para producir energía), lo que puede aumentar el azúcar en la sangre. Factores genéticos y epigenéticos: antecedentes familiares y estilos de vida adquiridos influyen en el metabolismo de la glucosa.
Procedimientos Quirúrgicos Cardiovasculares Y Medicamentos
Los procedimientos quirúrgicos cardiovasculares son cirugías que se hacen cuando el corazón y los vasos sanguíneos están dañados, y los medicamentos o los cambios de hábitos ya no son suficientes para controlar la enfermedad. El objetivo es abrir arterias (vasos sanguíneos que llevan la sangre desde el corazón al resto del cuerpo) bloqueadas, reparar válvulas (puertas que regulan el paso de la sangre dentro del corazón) enfermas o implantar dispositivos que ayuden a regular el corazón. Angioplastia coronaria con stent: indicada cuando una arteria del corazón se estrecha por acumulación de grasa (aterosclerosis). Mediante un catéter que se introduce por la ingle o la muñeca, se infla un balón para abrir la arteria y se coloca un stent (malla metálica) que la mantiene abierta para que la sangre circule libremente. Cirugía de bypass coronario: se utiliza cuando hay bloqueos múltiples o muy graves. En este caso, el cirujano toma las venas (vasos sanguíneos que llevan la sangre de regreso al corazón) o arterias del propio paciente para crear un “puente”, de modo que la sangre oxigenada pueda llegar al corazón por un camino alternativo. Cirugía valvular: cuando las válvulas cardíacas no se abren o cierran bien, se pueden reparar o reemplazar por válvulas artificiales (mecánicas) o biológicas (de origen animal o humano). Implantes de dispositivos: el marcapasos regula ritmos cardíacos lentos, mientras que el desfibrilador automático implantable (DAI) previene arritmias (latidos rápidos, lentos o irregulares que pueden ser peligrosos), evitando un paro cardíaco. Image
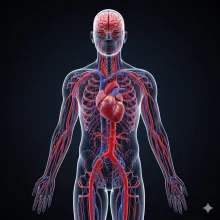
Sistema cardiovascular
¿Qué es el sistema cardiovascular? El sistema cardiovascular es una red vital que conecta todo el cuerpo. Está compuesto por: El corazón: un órgano muscular del tamaño de un puño que funciona como bomba, impulsando la sangre por todo el cuerpo. Los vasos sanguíneos: tubos por donde circula la sangre; incluyen arterias (llevan la sangre desde el corazón), venas (la regresan al corazón) y capilares (pequeños vasos donde se intercambian sustancias con los tejidos). La sangre: transporta oxígeno (para que las células produzcan energía), nutrientes (para que el cuerpo crezca y se repare), hormonas (mensajeros que regulan funciones del cuerpo) y desechos (sustancias que deben eliminarse). El corazón está en el centro del tórax, un poco inclinado hacia la izquierda. Tiene cuatro cavidades: dos aurículas (que reciben la sangre) y dos ventrículos (que la expulsan). Cada latido ocurre gracias a señales eléctricas internas, que coordinan la contracción de las cavidades y permiten que la sangre fluya de manera constante por todo el cuerpo. Los vasos sanguíneos funcionan como autopistas por donde circula la sangre: Las arterias llevan sangre rica en oxígeno desde el corazón hacia los órganos. Las venas transportan la sangre de vuelta al corazón, una vez que ha entregado el oxígeno. Los capilares permiten que la sangre entregue oxígeno y nutrientes a las células y recoja sus desechos directamente Image ¿Qué función cumple en el cuerpo? Suministro de oxígeno y nutrientes: transporta oxígeno los pulmones y nutrientes desde el sistema digestivo hacia todas las células del cuerpo. Eliminación de desechos: recoge dióxido de carbono (gas que producen las células al generar energía) y otros productos de desecho para que sean eliminados por los pulmones, riñones e hígado. Regulación térmica: ayuda a mantener la temperatura corporal, transportando el calor generado por los músculos a través de la sangre hacia diferentes partes del cuerpo para mantener una temperatura uniforme. Distribución hormonal: transporta hormonas (mensajeros químicos que regulan funciones del cuerpo) producidas por las glándulas endocrinas hacia los órganos que deben recibirlas. Defensa inmunológica: la sangre contiene glóbulos blancos y anticuerpos que ayudan a proteger el cuerpo contra infecciones. Coagulación: cuando hay una herida, las plaquetas y proteínas especiales se agrupan para formar coágulos, que tapan la herida y evitan que la sangre se salga en exceso mientras el tejido se repara ¿Por qué es importante para tu vida diaria? Si el corazón no late con suficiente fuerza, la sangre no transporta bien el oxígeno y los nutrientes hacia los músculos, el cerebro y otros órganos vitales. Esto puede causar fatiga (cansancio extremo) y mareos (sensación de inestabilidad o vértigo). Además, cuando hay problemas de circulación, se puede perder fuerza física (capacidad de los músculos para moverse y sostener peso), tener dificultad para hacer ejercicio e incluso afectar la memoria o la concentración, porque el cerebro no recibe suficiente oxígeno. ¿Cómo funciona paso a paso? Image El corazón se llena de sangre pobre en oxígeno (con poca cantidad de oxígeno, porque las células del cuerpo ya lo usaron) y la envía a los pulmones. Allí se oxigena (recibe oxígeno del aire que respiramos) y regresa al corazón. Luego el corazón la impulsa con fuerza por las arterias a todo el cuerpo. La sangre deja el oxígeno (que usan las células para producir energía) y recoge los desechos (como dióxido de carbono y otras sustancias que el cuerpo debe eliminar), que lleva de vuelta al corazón. El ciclo se repite unas 100 mil veces al día. Todo esto ocurre gracias a un sistema eléctrico interno que organiza cada latido de forma precisa. Si ese ritmo se altera, el cuerpo entero lo nota. ¿Cómo impacta el sistema cardiovascular tu bienestar físico? Cuando tu sistema cardiovascular funciona bien, tienes energía para trabajar, moverte, concentrarte y disfrutar de la vida. En cambio, cuando está afectado, incluso las actividades más simples pueden volverse difíciles: Puedes sentirte agotado sin haber hecho esfuerzo. Tu capacidad para hacer ejercicio disminuye. Puedes experimentar dificultad para respirar al subir escaleras o caminar distancias cortas. Se reduce tu resistencia, lo que puede interferir con el trabajo, la escuela o el cuidado de tu familia. Además, si el corazón está débil, no puede bombear suficiente sangre. Esto hace que los riñones reciban menos sangre y filtren peor los desechos, que el cerebro reciba menos oxígeno y provoque dificultad para concentrarse o mareos, y que los músculos no tengan suficiente oxígeno y energía, causando cansancio y debilidad. ¿Qué señales indican que algo no está bien? Es normal cansarse o agitarse a veces. Pero si te sucede frecuentemente o sin razón clara, tu cuerpo podría estar pidiendo ayuda. Algunas señales importantes son: Dolor en el pecho al hacer esfuerzo: puede ser un aviso de que el corazón no recibe suficiente oxígeno durante la actividad. Falta de aire sin motivo: tu cuerpo no recibe suficiente oxígeno, aunque no estés haciendo ejercicio. Mareos o desmayos: el cerebro no recibe la sangre que necesita en ese momento. Hinchazón en pies o tobillos: la sangre se acumula en las extremidades porque el corazón no bombea con suficiente fuerza. Palpitaciones rápidas o irregulares: el corazón late de forma desordenada, lo que puede dificultar que la sangre llegue a todo el cuerpo. Fatiga constante: los músculos y órganos se sienten débiles porque no reciben suficiente energía y oxígeno, aunque descanses
Exámenes cardiovasculares
¿Qué son los exámenes cardiovasculares? Los exámenes cardiovasculares son estudios que permiten evaluar la estructura, función y rendimiento del corazón y los vasos sanguíneos (arterias y venas por donde circula la sangre en todo el cuerpo).Estos exámenes se utilizan para detectar enfermedades cardiovasculares en sus primeras etapas, incluso antes de que produzcan síntomas, y también ayudan a predecir el riesgo de eventos graves como un infarto (obstrucción de las arterias del corazón) o un accidente cerebrovascular. Sistema cardiovascular: Es el conjunto de órganos que transportan la sangre por el cuerpo. Incluye: Corazón: bomba muscular que impulsa la sangre. Arterias: llevan sangre rica en oxígeno desde el corazón al cuerpo. Venas: devuelven la sangre con menos oxígeno al corazón. Capilares: vasos muy pequeños donde se produce el intercambio de oxígeno y nutrientes. ¿Para qué se solicitan estas pruebas? Los exámenes cardiovasculares se piden cuando el médico necesita: Evaluar síntomas como dolor en el pecho, dificultad para respirar (disnea), palpitaciones (sensación de que el corazón late muy rápido o salta) o mareos. Identificar personas en riesgo de tener una enfermedad del corazón, incluso si no tienen síntomas. Confirmar un diagnóstico clínico cuando se sospecha una enfermedad cardiovascular. Monitorear la evolución de una enfermedad ya diagnosticada y ver si el tratamiento está funcionando. Preparar al paciente para una cirugía o procedimiento, evaluando si el corazón está en condiciones de resistirlo.
Enfermedad de las válvulas cardíacas
La enfermedad de las válvulas cardíacas es un trastorno que se presenta cuando una o más de las válvulas del corazón no funcionan de manera adecuada. Estas válvulas son como compuertas que se abren y cierran para que la sangre circule en la dirección correcta dentro del corazón y hacia el resto del cuerpo. El problema aparece cuando la válvula se estrecha (estenosis) y la sangre no pasa con facilidad, o cuando la válvula no cierra bien (insuficiencia o regurgitación) y la sangre se devuelve. En ambos casos, el corazón debe trabajar más para mantener la circulación, lo que puede causar palpitaciones (sensación de que el corazón late muy rápido, fuerte o irregular) y, si no se trata, insuficiencia cardíaca (cuando el corazón no logra bombear suficiente sangre al cuerpo, provocando cansancio, falta de aire y retención de líquidos) Image ¿Qué la causa? Degeneración por envejecimiento: con el paso de los años las válvulas se endurecen y pierden movilidad. Fiebre reumática: complicación que puede aparecer después de una infección de garganta por bacterias, y que puede dañar permanentemente las válvulas del corazón. Endocarditis infecciosa: infección por bacterias que afecta las válvulas y provoca inflamación o lesiones. Defectos congénitos: personas que nacen con válvulas anormales, como la válvula aórtica bicúspide (válvula que solo tiene dos hojas en lugar de tres, lo que puede afectar el flujo de sangre). Hipertensión arterial: presión alta que sobrecarga el corazón y acelera el desgaste de las válvulas. Colesterol alto y aterosclerosis: el colesterol elevado puede generar aterosclerosis, que es la acumulación de grasa y calcio en las arterias y válvulas, dificultando el paso de la sangre.

Enfermedad Arterial Periférica: Claudicación
La enfermedad arterial periférica (EAP) es un problema de la circulación que ocurre cuando las arterias que llevan sangre a las extremidades, especialmente las piernas, se estrechan u obstruyen por acumulación de grasa, colesterol y otras sustancias, formando placas en las paredes de los vasos. Esta condición es una forma de aterosclerosis, una enfermedad crónica (que dura mucho tiempo y progresa lentamente) que afecta los vasos sanguíneos (tubos por donde circula la sangre) en todo el cuerpo. El síntoma más representativo de la EAP es la claudicación intermitente, que se describe como un dolor, calambre o sensación de fatiga muscular en las piernas (sobre todo en las pantorrillas) que aparece al caminar cierta distancia y desaparece con el reposo. Esto ocurre porque los músculos no reciben suficiente oxígeno debido a la disminución del flujo sanguíneo. Image ¿Qué la causa? La principal causa de la EAP es la aterosclerosis, que es la acumulación progresiva de depósitos de grasa (llamados placas ateromatosas) en el interior de las arterias. Estos depósitos reducen el diámetro de las arterias (estenosis), dificultan el paso de la sangre y, por tanto, reducen el suministro de oxígeno a los tejidos, especialmente durante el esfuerzo físico. Factores que agravan esta condición: Hipertensión arterial: la presión constantemente elevada daña el revestimiento interno de las arterias (endotelio), facilitando la formación de placas. Dislipidemia: alteraciones en los niveles de lípidos en sangre, especialmente el colesterol LDL (lipoproteínas de baja densidad), favorecen la acumulación de grasa en las paredes arteriales. Diabetes mellitus tipo 2: el exceso de glucosa en sangre daña los vasos sanguíneos pequeños y grandes, acelerando la aterosclerosis. Tabaquismo: el humo del cigarrillo contiene sustancias que lesionan las arterias, reducen el oxígeno en la sangre y aceleran la formación de placas. Sedentarismo y obesidad: la falta de actividad física y el exceso de peso están relacionados con inflamación constante, problemas en el metabolismo y resistencia a la insulina (cuando el cuerpo no utiliza bien la hormona que ayuda a que el azúcar entre en las células para dar energía).
Angina De Pecho Estable
La angina de pecho estable es un dolor o molestia en el pecho que aparece cuando las arterias coronarias (los vasos que llevan sangre al músculo del corazón) están parcialmente bloqueadas por placas de grasa. Esto provoca que el corazón no reciba suficiente oxígeno durante actividades que requieren esfuerzo físico, como subir escaleras, caminar rápido o incluso ante situaciones de estrés emocional. El dolor suele ser predecible: aparece con un nivel de esfuerzo similar, dura pocos minutos y se alivia con el descanso. Image Algunos factores pueden aumentar el riesgo de angina, como tener presión arterial alta (cuando el corazón y los vasos sanguíneos trabajan con más fuerza de lo normal), colesterol alto o triglicéridos elevados (grasas en la sangre que pueden acumularse en las arterias), diabetes (cuando el cuerpo no controla bien el azúcar), obesidad (exceso de peso que sobrecarga el corazón), sedentarismo (poca actividad física) y fumar (que daña los vasos sanguíneos). Controlar estos factores ayuda a reducir la probabilidad de que las arterias se bloqueen y de que aparezcan episodios de dolor. ¿Qué la causa? La causa principal de la angina es la aterosclerosis, una condición en la que se acumulan grasas y otras sustancias en las paredes de las arterias, reduciendo su diámetro y dificultando el paso de sangre rica en oxígeno. Esto puede empeorar con: Hipertensión arterial: presión alta constante que daña las arterias. Esto ocurre porque cuando la sangre circula con demasiada fuerza, las paredes de los vasos sanguíneos se debilitan o se lesionan, facilitando la formación de placas y el estrechamiento de las arterias. Dislipidemia: niveles elevados de colesterol (una grasa que circula en la sangre y puede acumularse en las arterias) o triglicéridos (otro tipo de grasa en la sangre). Valores altos pueden obstruir el flujo de sangre y aumentar el riesgo de enfermedades del corazón. Diabetes mellitus: enfermedad que altera la forma en que el cuerpo usa el azúcar. Cuando hay diabetes, la glucosa no entra bien en las células para producir energía, lo que provoca que el azúcar se acumule en la sangre y dañe vasos y órganos, aumentando el riesgo cardiovascular. Tabaquismo: reduce el oxígeno disponible y daña las paredes vasculares. Fumar introduce sustancias que estrechan los vasos sanguíneos y endurecen sus paredes, dificultando que la sangre y el oxígeno lleguen al corazón. Estrés emocional intenso o exposición al frío: incrementan la demanda de oxígeno del corazón. Esto ocurre porque el cuerpo responde al estrés o al frío aumentando la frecuencia cardíaca y la presión arterial, lo que hace que el corazón necesite más oxígeno para funcionar correctamente.
MAZE
¿Qué es la fibrilación auricular?La fibrilación auricular es una arritmia frecuente que afecta una parte del corazón, específicamente las aurículas, generando un ritmo irregular que altera el funcionamiento del sistema circulatorio. En esta condición, el corazón pierde la coordinación necesaria para bombear correctamente la sangre por donde circula la sangre, afectando el suministro de oxígeno a todo el cuerpo Cuando esto ocurre, se reduce el flujo sanguíneo y puede presentarse falta de oxígeno en órganos vitales, lo que compromete las funciones del cuerpo. Además, esta alteración aumenta el riesgo de formación de coágulos, especialmente en la aurícula izquierda, lo que puede generar eventos graves como accidentes cerebrovasculares. Entre los principales síntomas se encuentran:Palpitaciones o latidos irregularesFatiga constanteDificultad para respirarMareos o desmayosEpisodios de dolor en el pecho Esta condición está estrechamente relacionada con diversos problemas del corazón, como la insuficiencia cardíaca, y en casos avanzados puede requerir intervenciones complejas como un trasplante de corazón. Image ¿Qué es el procedimiento MAZE?El procedimiento MAZE es una cirugía diseñada para tratar la fibrilación auricular y restaurar el ritmo normal del corazón. Consiste en crear pequeñas cicatrices controladas en las aurículas para redirigir los impulsos eléctricos y permitir que el corazón funcione de forma adecuada.Estas cicatrices actúan como barreras que corrigen el paso de la señal eléctrica, evitando que los impulsos desorganizados afecten el flujo sanguíneo y el correcto funcionamiento del músculo cardíaco.Gracias a este procedimiento, se logra mejorar la circulación y optimizar el transporte de sangre hacia el resto del cuerpo, facilitando su posterior regreso al corazón a través de las venas pulmonares y la vena cava inferior. ¿Cuándo se indica?El procedimiento MAZE se recomienda en pacientes con:Fibrilación auricular persistente o permanenteFalta de respuesta a medicamentos o ablaciónPresencia de síntomas que afectan la calidad de vidaAlto riesgo de eventos cardiovascularesNecesidad de cirugía cardíaca adicionalEstas condiciones suelen estar asociadas a alteraciones en el flujo sanguíneo, en las arterias coronarias o en las válvula cardíacas, lo que incrementa el riesgo de complicaciones.

Sedentarismo
El sedentarismo: un riesgo silencioso para el corazón y las funciones del cuerpoEl sedentarismo es un estilo de vida caracterizado por muy poca o nula actividad física, en el que una persona permanece sentada o inactiva durante largos periodos del día. Este comportamiento impacta directamente las funciones del cuerpo y el correcto funcionamiento del sistema circulatorio, encargado de transportar oxígeno y nutrientes por donde circula la sangre.Aunque muchas personas lo consideran un hábito común, el sedentarismo está estrechamente relacionado con diversos problemas del corazón y otras enfermedades crónicas. La falta de movimiento reduce el flujo sanguíneo, lo que puede provocar falta de oxígeno en los tejidos, afectando el rendimiento físico, mental y metabólico en todo el cuerpo .Con el tiempo, esta condición puede debilitar el músculo cardíaco, alterar la circulación y aumentar el riesgo de desarrollar enfermedades graves como la insuficiencia cardíaca o incluso requerir un trasplante de corazón en etapas avanzadas. Image

Estado físico para cuidar tu corazón
¿Qué es Estado físico para cuidar tu corazón?El estado físico para cuidar tu corazón se refiere a la capacidad de el cuerpo para realizar actividades diarias con energía y sin fatiga excesiva, optimizando las funciones del cuerpo. Incluye fuerza muscular, resistencia cardiovascular, flexibilidad, equilibrio y coordinación.Mantener un buen estado físico permite mejorar el flujo sanguíneo a través de los vasos sanguíneos, facilitando la circulación de oxígeno y nutrientes por todo el cuerpo, incluyendo cada parte del corazón y el resto del cuerpo. Además, ayuda a prevenir problemas del corazón y otros problemas de salud. ¿Por qué es importante cuidar el estado físico si tengo riesgo cardiovascular? El corazón es un músculo que impulsa la sangre por el sistema circulatorio, transportando oxígeno y eliminando dióxido de carbono. Mantener un buen estado físico mejora este proceso por donde circula la sangre y favorece el adecuado regreso al corazón.Un adecuado estado físico para cuidar tu corazón ayuda a:Mejorar el flujo sanguíneo en las arterias coronarias.Reducir los factores de riesgo que pueden aumentar el riesgo de enfermedad cardiovascular.Controlar el azúcar en sangre y la glucosa en la sangre.Disminuir la presión arterial y mejorar la función de las válvula cardíacas.Prevenir síntomas como dolor en el pecho, dificultad para respirar o falta de oxígeno. Image
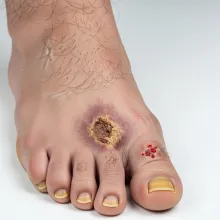
Pie diabético
El pie diabético es una de las principales complicaciones de la diabetes, causada por niveles elevados de azúcar en la sangre que generan daño en los nervios (como la neuropatía diabética) y afectan la mala circulación sanguínea en los pies. Esta condición está directamente relacionada con la diabetes mal controlada y puede provocar pérdida de sensibilidad en los pies, hormigueo en los pies, dolor en los pies por diabetes, así como heridas en los pies que evolucionan a heridas que no cicatrizan. Además, favorece la aparición de infecciones en los pies, cambios de color en los pies, mal olor en los pies y problemas en los pies como uñas encarnadas o lesiones en los dedos de los pies. Si no se trata a tiempo, puede derivar en úlcera en el pie y aumentar el riesgo de amputaciones por diabetes. ¿Por qué es tan importante prevenirlo?La prevención del pie diabético es clave porque esta condición representa una de las complicaciones más graves relacionado con la diabetes: Hasta el 15% de los pacientes con diabetes desarrollan una úlcera en el pie.Es la principal causa de amputaciones por diabetes no traumáticas.El 85% de estas amputaciones inicia con pequeñas heridas en los pies. La buena noticia es que el cuidado de los pies en diabetes ayuda a prevenir la mayoría de los casos, mediante educación, hábitos adecuados y seguimiento con proveedores de atención médica. Image

Alimentación saludable
Plan de alimentación saludable: nutre tu corazón¿Qué es una alimentación saludable?Una alimentación saludable es aquella que aporta todos los nutrientes que tu cuerpo necesita para el correcto funcionamiento de las funciones del cuerpo, mantener en equilibrio el sistema circulatorio, proteger el músculo cardíaco y favorecer un adecuado flujo sanguíneo por donde circula la sangre hacia todo el resto del cuerpo. No se trata de “hacer dieta”, sino de crear hábitos sostenibles que puedas mantener a largo plazo y que impacten positivamente tu salud. El cuerpo humano depende de una correcta nutrición para que cada parte del corazón, especialmente el ventrículo izquierdos y el ventrículo derechos, funcione de manera eficiente. Una buena alimentación contribuye al buen estado de las válvula cardíacas, las arterias coronarias y los vasos sanguíneos, permitiendo que el oxígeno y los nutrientes lleguen correctamente a cada célula, evitando la falta de oxígeno y facilitando la eliminación del dióxido de carbono en el regreso al corazón a través de las venas pulmonares. Además, una alimentación equilibrada ayuda a regular parámetros importantes como el nivel de glucosa y el azúcar en sangre, lo que puede evaluarse mediante pruebas de glucosa en sangre o una muestra de sangre. Esto permite identificar a tiempo cualquier factor de riesgo asociado a enfermedades cardiovasculares. Una buena alimentación es una de las principales herramientas para prevenir y controlar problemas de salud y problemas del corazón como la hipertensión, el colesterol alto, la diabetes tipo 2 y el sobrepeso, los cuales pueden afectar directamente el funcionamiento del corazón y aumentar el riesgo de complicaciones graves, incluso la necesidad de un trasplante de corazón en casos avanzados. Image

Hipertensión arterial
¿Qué es la hipertensión arterial?La hipertensión arterial es una condición en la que la presión con la que la sangre circula por las arterias es elevada de forma constante. Esto afecta directamente el sistema circulatorio y el funcionamiento de el cuerpo ., ya que altera el flujo por donde circula la sangre y obliga al corazón a trabajar más de lo normal.Con el tiempo, esta sobrecarga puede dañar cada parte del corazón, el cerebro y los riñones, afectando múltiples funciones del cuerpo. Si no se controla, puede generar problemas del corazón, como insuficiencia cardíaca, e incluso aumentar el riesgo de requerir un trasplante de corazón en casos avanzados.Una presión arterial normal es menor a 120/80 mmHg. Se considera hipertensión cuando supera los 140/90 mmHg de forma persistente.
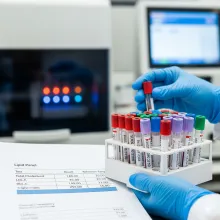
Perfil lipídico
Perfil lipídico: conociendo las grasas que afectan tu corazón ¿Qué es el perfil lipídico? El perfil lipídico es un examen de laboratorio que permite evaluar las grasas presentes en la sangre. Este estudio es fundamental para entender cómo funciona el metabolismo de los lípidos en el cuerpo y su impacto en la salud cardiovascular. El colesterol es una sustancia grasa esencial para el organismo, ya que participa en la formación de hormonas, vitamina D y estructuras celulares. Sin embargo, cuando sus niveles se alteran, puede convertirse en un factor de riesgo importante. El perfil lipídico se realiza mediante un análisis de sangre, generalmente en ayunas, y permite identificar si existen niveles altos de colesterol o triglicéridos que puedan representar un riesgo para la salud. Estas alteraciones pueden contribuir al desarrollo de enfermedades graves como el infarto de miocardio o el accidente cerebrovascular. ¿Por qué es importante? El perfil lipídico es clave porque las alteraciones en los lípidos suelen ser silenciosas. Es decir, muchas personas pueden tener niveles altos de colesterol sin presentar síntomas evidentes, mientras el daño ocurre progresivamente en el interior de las arterias. Cuando el colesterol circula en exceso, puede acumularse en las paredes de los vasos sanguíneos, formando placas que dificultan el flujo de sangre. Este proceso, conocido como aterosclerosis, reduce la cantidad de oxígeno y nutrientes que llegan a los órganos. Conocer tus niveles permite tomar decisiones oportunas, implementar cambios en el estilo de vida y reducir el riesgo de complicaciones graves. Adoptar un estilo de vida saludable no solo mejora los niveles de colesterol, sino que también fortalece el bienestar general.
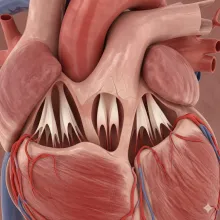
Válvula cardíaca
Reparación o reemplazo de válvula cardíaca: restaurando la función del corazón El corazón tiene cuatro válvulas que controlan el flujo de sangre entre sus cámaras y hacia el resto del cuerpo: Válvulas del corazónMitralAórticaTricúspidePulmonar Estas válvulas se abren y cierran con cada latido. Cuando no funcionan bien, el corazón debe hacer más esfuerzo para bombear sangre, lo que puede causar síntomas y complicaciones graves. Entender este funcionamiento es clave, así como ocurre en otras enfermedades donde el diagnóstico temprano marca la diferencia, como en el diagnóstico de cáncer de mama. Aunque se trata de sistemas distintos, ambos reflejan cómo el cuerpo puede verse afectado por alteraciones progresivas. Por ejemplo, en el cáncer de mama depende de múltiples factores biológicos y hormonales, al igual que las enfermedades valvulares dependen de condiciones estructurales y funcionales del corazón. Image ¿Qué es una reparación o reemplazo valvular? Es un procedimiento quirúrgico para corregir (reparar) o sustituir (reemplazar) una válvula del corazón que no funciona bien. La decisión se toma según el daño, la válvula afectada y la condición del paciente. De manera similar, el tratamiento en personas con enfermedades complejas, como las personas con cáncer, también depende de múltiples variables como el estadio de la enfermedad y características específicas como los receptores de estrógeno o la presencia de estrógeno y progesterona en el tumor.

Prueba de esfuerzo
¿Qué es Prueba de esfuerzo? La prueba de esfuerzo, también conocida como ergometría, es un examen diagnóstico que permite evaluar cómo responde el corazón durante la actividad física, cuando el organismo demanda más oxígeno y energía para cumplir con las funciones del cuerpo. Este estudio analiza el comportamiento de cada parte del corazón, especialmente de los ventrículo izquierdos y ventrículo derechos, que son responsables de bombear la sangre hacia los pulmones y hacia el resto del cuerpo. Durante el examen, el paciente realiza ejercicio controlado mientras se monitorean variables clave como la presión arterial, la frecuencia cardíaca y el electrocardiograma (ECG). Esto permite observar cómo fluye la sangre a través del sistema circulatorio y detectar posibles alteraciones en el torrente sanguíneo, incluyendo problemas en las arterias coronarias, encargadas de llevar oxígeno al músculo cardíaco. Es una herramienta fundamental para identificar problemas del corazón que no se manifiestan en reposo, como la falta de oxígeno en el músculo cardíaco o alteraciones en las válvula cardíacas, incluida la válvula aórtica, que regula la salida de sangre hacia el cuerpo. ¿Para qué sirve?Este examen permite:Detectar enfermedad coronaria, especialmente obstrucciones en las arterias coronarias que pueden limitar el flujo sanguíneo.Evaluar la capacidad funcional del corazón y su respuesta al ejercicio.Analizar arritmias que aparecen durante el esfuerzo.Valorar el riesgo cardiovascular en personas con factores de riesgo como hipertensión, diabetes o niveles elevados de grasa en la sangre.Determinar la eficacia de tratamientos para enfermedades cardíacas.Establecer pautas seguras de actividad física en personas con problemas del corazón.Realizar una valoración preoperatoria antes de procedimientos complejos, como un trasplante de corazón.Complementar estudios clínicos junto con pruebas como el análisis de sangre, incluyendo pruebas de glucosa en sangre y medición del nivel de glucosa o la glucosa en la sangre.Además, ayuda a identificar cómo factores metabólicos como el azúcar en sangre o las grasas saturadas influyen en la salud cardiovascular. Image

Prediabetes
La prediabetes es una condición en la que los niveles de glucosa en la sangre o azúcar en sangre son más altos de lo normal. Sin embargo, no son lo bastante elevados para considerarse diabetes. Es una señal de alerta temprana que indica que el cuerpo . ya no maneja bien la glucosa y que existe un mayor riesgo de desarrollar diabetes tipo 2.Además, esta condición está estrechamente relacionada con problemas del corazón, ya que puede afectar las arterias coronarias, el sistema circulatorio y el correcto flujo de sangre por donde circula la sangre en el torrente sanguíneo hacia el resto del cuerpo. También se asocia con acumulación de grasa en la sangre, lo que puede generar alteraciones progresivas en las funciones del cuerpo y comprometer órganos vitales.La prediabetes no debe verse como una enfermedad aislada, sino como una etapa intermedia que, si no se controla, puede afectar múltiples sistemas del organismo, especialmente el cardiovascular. Detectarla a tiempo permite tomar decisiones que impactan positivamente la salud a largo plazo. ¿Por qué es importante detectarla?Porque la prediabetes puede revertirse con cambios en el estilo de vida. Si se actúa a tiempo, se puede evitar la progresión a diabetes y prevenir complicaciones cardiovasculares como infartos, accidentes cerebrovasculares (ACV), insuficiencia cardíaca o incluso la necesidad de un trasplante de corazón en casos avanzados.Detectarla también permite prevenir la falta de oxígeno en una parte del corazón, lo que puede comprometer estructuras como los ventrículo izquierdos y los ventrículo derechos, afectando la capacidad del corazón para bombear sangre adecuadamente hacia todo el organismo.Adicionalmente, intervenir de manera temprana ayuda a mejorar la calidad de vida, reducir la carga de enfermedad y evitar tratamientos más complejos en el futuro. La detección oportuna permite modificar hábitos y controlar los factores que influyen en la progresión de la enfermedad. Cifras en ColombiaSegún la Cuenta de Alto Costo (2023), se estima que más de 4 millones de colombianos tienen prediabetes, pero la mayoría no lo sabe.Cerca del 70% de las personas con prediabetes desarrollarán diabetes tipo 2 si no hacen cambios.La prediabetes duplica el riesgo cardiovascular, ya que múltiples factores de riesgo pueden coexistir y aumentar el riesgo de enfermedad.Estas cifras reflejan la importancia de fortalecer las estrategias de prevención, diagnóstico temprano y educación en salud para evitar complicaciones a gran escala en la población. Valores de referencia Tipo de examen Valor normal Prediabetes Diabetes Glucosa en ayunas < 100 mg/dL 100–125 mg/dL ≥ 126 mg/dL Prueba de tolerancia oral a la glucosa (2h) < 140 mg/dL 140–199 mg/dL ≥ 200 mg/dL Hemoglobina glicosilada (HbA1c) < 5.7% 5.7% – 6.4% ≥ 6.5%

Perder peso de forma saludable
¿Qué significa perder peso de forma saludable?Perder peso de forma saludable implica reducir el exceso de grasa corporal sin poner en riesgo la salud ni afectar las funciones del cuerpo. No se trata de seguir dietas extremas ni pasar hambre, sino de adoptar hábitos sostenibles que permitan mantener un peso adecuado a lo largo del tiempo y cuidar el cuerpo .Bajar de peso cuando hay sobrepeso u obesidad ayuda a prevenir problemas del corazón, enfermedades relacionadas con las arterias coronarias, diabetes, hipertensión y otros trastornos asociados al exceso de grasa en la sangre y niveles elevados de azúcar en sangre o glucosa en la sangre. Image
Enfermedades cardíacas congénitas
¿Qué son las enfermedades cardíacas congénitas?Son defectos estructurales del corazón presentes desde el nacimiento, que afectan una parte del corazón o los grandes vasos del sistema circulatorio. Se producen cuando el corazón o estructuras como las arterias coronarias, la arteria pulmonar, las venas pulmonares, la vena cava superior o la vena cava inferior no se desarrollan normalmente durante el embarazo, alterando el flujo por donde circula la sangre hacia el resto del cuerpo. Estas condiciones pueden variar desde problemas leves que no requieren tratamiento hasta anomalías complejas que generan problemas del corazón, comprometen el torrente sanguíneo y pueden provocar falta de oxígeno en el cuerpo humano. En casos severos, pueden evolucionar a insuficiencia cardíaca o requerir un trasplante de corazón. ¿Qué las causa?Las causas exactas no siempre se conocen, pero pueden estar relacionadas con:Factores genéticos o hereditarios.Infecciones durante el embarazo (como rubéola).Exposición a sustancias tóxicas, alcohol o ciertos medicamentos en el embarazo.Diabetes o enfermedades mal controladas en la madre, relacionadas con alteraciones en el azúcar en sangre y la glucosa en la sangre.Alteraciones cromosómicas (como el síndrome de Down).Estos factores pueden convertirse en un importante factor de riesgo que puede aumentar el riesgo de malformaciones cardíacas.

Advertencia de riesgo específico cardiovascular
Se trata de síntomas o situaciones que indican un riesgo inminente de complicación en una persona con enfermedad cardiovascular, o que podrían significar el comienzo de una afección grave como un infarto, un accidente cerebrovascular (ACV) o una crisis hipertensiva. Estas advertencias requieren reconocimiento inmediato y acción rápida, ya que el tiempo puede hacer la diferencia entre la vida y la muerte, o entre una recuperación completa y una discapacidad permanente. ¿Por qué es importante conocerlas? Muchas personas en Colombia ignoran o minimizan los síntomas iniciales de eventos cardiovasculares graves. Reconocer las señales de riesgo permite: Acudir a tiempo a un servicio médico. Evitar daños severos al corazón o al cerebro. Disminuir las tasas de mortalidad y complicaciones. Salvar vidas. Cifras en Colombia Más del 50% de los pacientes que sufren un infarto agudo de miocardio tardan más de 6 horas en consultar, lo que disminuye las posibilidades de tratamiento efectivo. Solo 1 de cada 3 colombianos reconoce los síntomas de un ACV y sabe qué hacer. La falta de educación en advertencias de riesgo específico contribuye a la alta mortalidad por enfermedad cardiovascular en el país.
Estudios electrofisiológicos
¿Qué es un estudio electrofisiológico? El estudio electrofisiológico (EEF) es un procedimiento médico que permite evaluar el sistema eléctrico del corazón desde adentro, identificando con precisión el origen de arritmias (alteraciones del ritmo cardíaco). Se realiza en una sala especializada, donde se introducen catéteres delgados a través de una vena (generalmente en la ingle) hasta el corazón, para registrar su actividad eléctrica en tiempo real. ¿Para qué sirve? El EEF permite: Detectar arritmias complejas no visibles en exámenes convencionales. Determinar si un paciente requiere marcapasos, desfibrilador o ablación. Evaluar síncopes (desmayos) de causa desconocida. Confirmar el origen de palpitaciones frecuentes o taquicardias. Analizar el riesgo de muerte súbita en pacientes con enfermedades estructurales del corazón.
Reemplazo valvular aórtico: renovando la puerta de salida del corazón
La válvula aórtica es una de las cuatro válvulas del corazón. Se encuentra entre el ventrículo izquierdo (la cavidad principal de bombeo) y la aorta (la arteria más grande del cuerpo). Su función es permitir que la sangre salga del corazón hacia el resto del cuerpo, sin que regrese. ¿Qué es el reemplazo valvular aórtico? Es un procedimiento quirúrgico que consiste en sustituir una válvula aórtica enferma por una nueva válvula artificial o biológica, cuando la válvula original: No se abre completamente (estenosis aórtica). No cierra bien y permite el reflujo de sangre (insuficiencia aórtica). Tiene daño severo que genera síntomas o afecta la función del corazón. ¿Cuándo se indica? En casos de estenosis aórtica severa (válvula estrecha) con síntomas como fatiga, falta de aire, dolor en el pecho o desmayos. Cuando hay insuficiencia aórtica significativa y dilatación del corazón. En personas con riesgo de muerte súbita por mal funcionamiento de la válvula. Cuando se detecta daño estructural (congénito, degenerativo o infeccioso) que compromete el flujo sanguíneo.
Procedimiento de Bentall: una solución integral para el corazón y la aorta
El procedimiento de Bentall es una cirugía cardiovascular compleja que se realiza para tratar de forma simultánea: Una válvula aórtica enferma (estenosis o insuficiencia). Un aneurisma (dilatación) o daño de la aorta ascendente, que es el tramo inicial de la arteria más grande del cuerpo. Este procedimiento reemplaza la válvula aórtica, la aorta ascendente y reimplanta las arterias coronarias, todo en una sola cirugía. Es un tratamiento curativo y preventivo en pacientes con riesgo alto de rotura de la aorta o deterioro del corazón por el mal funcionamiento valvular.
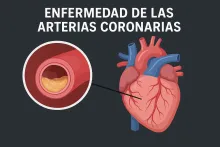
Enfermedad de las arterias coronarias
¿Qué es la enfermedad de las arterias coronarias? Es una afección en la que las arterias que llevan sangre al músculo del corazón (coronarias) se estrechan u obstruyen debido a la acumulación de placas de grasa (colesterol, calcio y otros elementos), proceso conocido como aterosclerosis. Cuando estas arterias se tapan, el corazón recibe menos oxígeno, lo que puede generar angina de pecho, infartos e insuficiencia cardíaca.
MAPA: Monitoreo Ambulatorio de Presión Arterial para un diagnóstico más preciso
El MAPA (Monitoreo Ambulatorio de Presión Arterial) es un estudio que permite medir la presión arterial durante 24 horas mientras la persona realiza sus actividades diarias. Este examen ofrece un análisis más completo que una toma en consultorio, ya que evalúa el comportamiento real de la presión en diferentes momentos del día y la noche.A través de este monitoreo, es posible identificar alteraciones relacionadas con el flujo sanguíneo, el funcionamiento del sistema circulatorio y posibles problemas del corazón. También ayuda a detectar condiciones que pueden afectar otras funciones del cuerpo y órganos vitales.El MAPA se integra dentro de un enfoque diagnóstico más amplio, donde pueden incluirse otros estudios como análisis de sangre, pruebas de glucosa en sangre para evaluar el azúcar en sangre o niveles de glucosa en la sangre, e incluso exámenes relacionados con la grasa en la sangre, todos importantes para prevenir una enfermedad cardíaca o complicaciones mayores como un trasplante de corazón.
Disminución de la clase funcional: señales de alerta en tu corazón
La clase funcional es una forma que usamos los médicos para evaluar qué tan bien puede una persona realizar sus actividades diarias, especialmente cuando tiene una enfermedad cardiovascular. Nos permite saber cuánto esfuerzo físico puede tolerar antes de sentir síntomas como fatiga, falta de aire o dolor en el pecho. La clasificación más usada es la de la New York Heart Association (NYHA), que va de Clase I (sin limitaciones) a Clase IV (síntomas incluso en reposo).
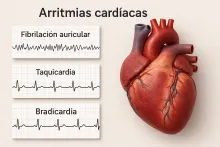
Arritmia
Detección de arritmias: cuando el corazón pierde el ritmoUna arritmia es una alteración del ritmo normal del corazón, una parte del corazón fundamental para mantener el adecuado funcionamiento del sistema circulatorio. Puede significar que el corazón late demasiado rápido (taquicardia), demasiado lento (bradicardia) o de forma irregular. Estas alteraciones afectan el paso de la sangre por las arterias coronarias, las venas pulmonares, la arteria pulmonar, la vena cava superior y la vena cava inferior, estructuras clave por donde circula la sangre hacia el resto del cuerpo. Algunas arritmias son leves y no generan síntomas, pero otras pueden provocar problemas del corazón graves, comprometiendo el músculo cardíaco y las válvulas cardíacas, como la válvula aórtica, e incluso generar falta de oxígeno en los tejidos. En casos avanzados, pueden requerir tratamientos complejos como un trasplante de corazón. ¿Por qué es importante detectarlas?Porque las arritmias pueden causar:Desmayos o mareos.Fatiga o dificultad para respirar.Accidentes cerebrovasculares (ACV).Insuficiencia cardíaca.Muerte súbita. Además, pueden alterar el flujo dentro del torrente sanguíneo, afectando el transporte de oxígeno y nutrientes esenciales para las funciones del cuerpo.Muchas arritmias no se detectan con un electrocardiograma tradicional en reposo, por eso existen pruebas especializadas para identificarlas mientras ocurren en la vida real.

Diabetes
La diabetes mellitus es una enfermedad crónica caracterizada por niveles elevados de glucosa en la sangre debido a defectos en la producción o acción de la insulina. La insulina es una hormona producida por el páncreas que permite que la glucosa entre en las células para ser utilizada como energía. Cuando este proceso falla, la glucosa se acumula en la sangre, lo que puede llevar a complicaciones en diversos órganos.
Colesterol y riesgo cardiovascular
El colesterol es una sustancia grasa esencial que se encuentra en todas las células del cuerpo. Cumple funciones importantes como: Producir hormonas. Formar membranas celulares. Ayudar en la digestión de las grasas. Sin embargo, cuando está elevado en la sangre, puede acumularse en las paredes de las arterias, formando placas que las estrechan o bloquean, provocando infartos, accidentes cerebrovasculares y enfermedad arterial periférica.

Cateterismo Cardiaco
El cateterismo cardíaco es un procedimiento médico que permite visualizar directamente el interior del corazón y sus arterias utilizando un tubo delgado y flexible llamado catéter, que se introduce a través de una arteria (generalmente en la ingle o la muñeca) y se dirige hasta el corazón. Este procedimiento puede ser diagnóstico (para saber si hay obstrucciones o problemas estructurales) o terapéutico (por ejemplo, para colocar un stent y destapar una arteria). ¿Para qué sirve? El cateterismo permite: Ver si las arterias del corazón están obstruidas (enfermedad coronaria). Medir presiones dentro del corazón. Evaluar el funcionamiento de válvulas y cavidades cardíacas. Tratar obstrucciones coronarias mediante angioplastia con balón o stent. Estudiar malformaciones congénitas o enfermedades valvulares. ¿Quiénes necesitan un cateterismo? Personas con dolor en el pecho sospechoso de infarto o angina. Pacientes con resultados anormales en pruebas de esfuerzo o ecocardiograma. Personas con infarto agudo del miocardio. Pacientes con insuficiencia cardíaca de causa no clara. Personas con soplos, enfermedad valvular o cardiopatías congénitas. Para evaluar la necesidad de cirugía cardíaca o colocación de marcapasos. ¿Cómo se realiza? Administración de anestesia local en la zona de punción (ingle o muñeca). Se introduce el catéter y se guía hasta el corazón mediante rayos X (fluoroscopia). Se inyecta un medio de contraste para ver las arterias coronarias en tiempo real. El médico observa si hay obstrucciones, su gravedad y localización. Si es necesario, se puede realizar angioplastia en el mismo procedimiento. Duración: 30 a 60 minutos (puede ser más si se realiza tratamiento). Hospitalización: puede ser ambulatorio o requerir 1 a 2 días de estancia según el caso.
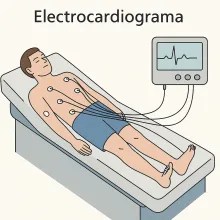
Electrocardiograma
Electrocardiograma: tu corazón en una gráfica El electrocardiograma (ECG o EKG) es un examen médico que registra la actividad eléctrica del corazón mediante impulsos eléctricos y señales eléctricas que controlan cada latido. Cada latido del corazón produce una señal eléctrica que se transmite por todo el órgano y permite el adecuado funcionamiento del sistema cardiovascular.El electrocardiograma capta estas señales importantes mediante electrodos colocados en el cuerpo, y las representa en un gráfico que muestra el ritmo, la frecuencia cardíaca y la conducción eléctrica del corazón, ayudando a entender la estructura del corazón y cómo este recibe la sangre y la distribuye por donde circula la sangre en el sistema circulatorio.Este proceso es clave para garantizar que la sangre oxigenada, rica en oxígeno, llegue correctamente a todas las partes del cuerpo y al resto del cuerpo, permitiendo las funciones del cuerpo en el cuerpo humano.Es un examen rápido, indoloro y no invasivo. ¿Para qué sirve?El ECG permite:Detectar arritmias (ritmos cardíacos anormales) relacionadas con alteraciones en los impulsos eléctricos.Ver si has tenido o estás teniendo un infarto que afecta una parte del corazón y puede generar falta de oxígeno.Identificar alteraciones en el tamaño o la estructura del corazón, incluyendo el músculo cardíaco.Evaluar el estado de las vías eléctricas del corazón y el correcto funcionamiento del ciclo cardíaco.Comprobar si un marcapasos funciona correctamente.Monitorear efectos secundarios de algunos medicamentos. Image ¿Quién debe hacerse un electrocardiograma?Personas con síntomas como:Dolor en el pecho.Palpitaciones relacionadas con cambios en la frecuencia cardíaca.Mareo o desmayos.Dificultad para respirar sin causa aparente, lo que puede indicar alteraciones en el flujo sanguíneo.Personas con factores de riesgo cardiovascular.Adultos mayores de 40 años, como parte de un chequeo general.Pacientes en tratamiento por enfermedades del corazón.Personas que van a iniciar actividad física intensa o procedimientos quirúrgicos. Cifras en ColombiaEl electrocardiograma es uno de los exámenes más realizados en consultas generales y urgencias.En estudios de tamizaje poblacional, el ECG ha permitido detectar arritmias asintomáticas en adultos mayores y pacientes hipertensos.Su disponibilidad en el sistema de salud colombiano es alta y su costo es bajo, lo que lo convierte en una herramienta clave para la prevención del sistema cardiovascular.
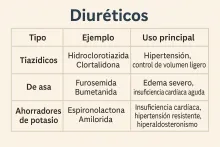
Diuréticos
Diuréticos: eliminando el exceso de líquido para aliviar el corazón y los vasosLos diuréticos son medicamentos que ayudan a eliminar el exceso de sal y agua de el cuerpo . a través de la orina. Reducen la cantidad de líquido que circula en el torrente sanguíneo y en los vasos sanguíneos, lo que disminuye la presión arterial, la hinchazón (edema) y la carga del corazón, previniendo problemas del corazón y mejorando las funciones del cuerpo.También se conocen como “pastillas para orinar” y son clave en el manejo de enfermedades que afectan el sistema circulatorio del cuerpo humano, ayudando a que la sangre fluya correctamente por donde circula la sangre hacia el resto del cuerpo. ¿Para qué se usan?Los diuréticos están indicados en el tratamiento de:Hipertensión arterial, uno de los principales factores de riesgo cardiovasculares.Insuficiencia cardiaca, evitando la acumulación de líquidos que puede generar falta de oxígeno en una parte del corazón.Edema por enfermedad del corazón, riñón o hígado.Algunas crisis hipertensivas.En combinación con otros medicamentos para el control de la presión o síntomas. Además, son útiles en pacientes con condiciones como diabetes mellitus, donde el control del líquido corporal, la glucosa en la sangre y el azúcar en sangre es fundamental para evitar complicaciones.
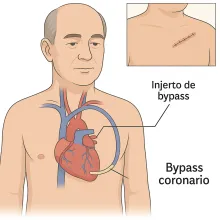
Bypass coronario
Cirugía de Bypass coronario: restaurando el flujo de vida al corazónLa cirugía de bypass coronario es un procedimiento que restaura el flujo sanguíneo al corazón cuando una o más arterias coronarias están obstruidas. Esto evita la falta de oxígeno en una parte del corazón y permite que la sangre rica en oxígeno llegue nuevamente al músculo cardíaco.Se realiza creando un nuevo camino (bypass) por donde circula la sangre dentro del sistema circulatorio, utilizando vasos sanguíneos del propio paciente, como una vena de la pierna o una arteria del pecho o brazo, para impulsar la sangre hacia el resto del cuerpo.Este procedimiento permite recuperar las funciones del cuerpo y mejorar el funcionamiento del sistema cardiovascular en el cuerpo humano, asegurando que la sangre oxigenada llegue a todas las partes del cuerpo.Es una cirugía mayor, pero con alta efectividad para mejorar los síntomas, reducir el riesgo de infarto y prolongar la vida. Image ¿Cuándo se indica esta cirugía?Se recomienda cuando:Hay obstrucciones severas en las arterias coronarias que afectan el flujo sanguíneo.No es posible colocar stents mediante angioplastia.El paciente ha tenido varios infartos o tiene enfermedad coronaria extensa, afectando la estructura del corazón.La función del corazón está comprometida, alterando el ciclo cardíaco y la frecuencia cardíaca.Hay síntomas persistentes a pesar del tratamiento médico.
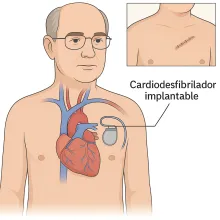
Cardiodesfibrilador
Cardiodesfibrilador: un guardián silencioso para el ritmo de tu corazónUn Cardiodesfibrilador implantable (CDI o ICD por sus siglas en inglés) es un dispositivo médico que detecta y trata arritmias cardíacas peligrosas, uno de los principales problemas del corazón. Está diseñado para prevenir la muerte súbita al restaurar el ritmo normal del corazón con una descarga eléctrica cuando es necesario, evitando la falta de oxígeno en una parte del corazón y en el resto del cuerpo.Funciona como un marcapasos avanzado, que no solo regula los latidos, sino que actúa en segundos ante una arritmia severa, garantizando que el sistema circulatorio continúe funcionando correctamente en el cuerpo humano y que la sangre fluya por donde circula la sangre dentro del torrente sanguíneo. Image ¿Para qué se utiliza?Prevención secundaria: en personas que ya han tenido un paro cardíaco, taquicardia ventricular o fibrilación ventricular, condiciones que pueden derivar en insuficiencia cardiaca.Prevención primaria: en personas con alto riesgo de arritmias graves, especialmente:Con insuficiencia cardiaca con fracción de eyección muy baja.Después de un infarto con daño severo al músculo cardíaco, relacionado con factores de riesgo como la hipertensión arterial, la grasa en la sangre o niveles elevados de azúcar en sangre.En algunas cardiopatías congénitas o genéticas (síndrome de QT largo, miocardiopatía hipertrófica, etc.) ¿Cómo es el dispositivo?Tiene el tamaño de un pequeño reloj o caja de fósforos.Se implanta debajo de la piel del pecho o clavícula, generalmente en el lado izquierdo.Tiene uno o más electrodos que se conectan al corazón, pasando por estructuras como la vena cava superior, la arteria pulmonar o las venas pulmonares, siguiendo el recorrido por donde circula la sangre.Detecta cada latido y puede:Estimular el corazón (como un marcapasos).Emitir una descarga eléctrica cuando detecta una arritmia peligrosa.Registrar episodios para seguimiento médico mediante análisis de sangre y otras pruebas complementarias si es necesario.

Automonitoreo de glicemias
Es la práctica de medir en casa el nivel de glucosa (azúcar) en la sangre utilizando un dispositivo llamado glucómetro. Permite conocer en tiempo real si tus niveles están dentro del rango saludable, si están bajando demasiado (hipoglucemia) o si están elevados (hiperglucemia).
Ataque cardíaco
Ataque cardíaco: cuando cada minuto cuenta ¿Qué es un ataque cardíaco?Un ataque cardíaco o infarto agudo de miocardio ocurre cuando una arteria coronaria se bloquea completamente, impidiendo el adecuado flujo sanguíneo dentro del sistema circulatorio, evitando que la sangre oxigenada y rica en oxígeno llegue a una parte del corazón, específicamente al músculo cardíaco. El corazón, como órgano vital del cuerpo humano, depende de este proceso para impulsar la sangre hacia las diferentes partes del cuerpo, garantizando las funciones del cuerpo. Sin oxígeno, esa zona del tejido comienza a dañarse o morir, generando una falta de oxígeno crítica. Este proceso afecta directamente el sistema cardiovascular, alterando el ciclo cardíaco, la frecuencia cardíaca y la capacidad del corazón para recibir la sangre y distribuirla correctamente por donde circula la sangre en el organismo. Es una emergencia médica que requiere atención inmediata para salvar la vida y reducir secuelas permanentes. ¿Qué lo causa?La mayoría de los ataques cardíacos son causados por:Ateroesclerosis: acumulación de grasa y colesterol en las arterias que afecta la estructura del corazón y el paso de la sangre rica en oxígeno.Formación de coágulos que bloquean una arteria previamente estrechada, interrumpiendo el flujo dentro del sistema circulatorio.Espasmo de una arteria coronaria, aunque es menos frecuente, afectando el derecho del corazón o el lado izquierdo según la zona comprometida.
Angioplastia
Angioplastia y colocación de stent: abriendo el camino hacia un corazón más sanoLa angioplastia coronaria es un procedimiento médico que permite abrir arterias del corazón que están obstruidas o estrechas debido a placas de grasa (aterosclerosis), afectando el adecuado funcionamiento del sistema circulatorio. Este procedimiento ayuda a restaurar el flujo sanguíneo, permitiendo que la sangre rica en oxígeno llegue correctamente al músculo cardíaco y al resto de el cuerpo, optimizando las funciones del cuerpo. Se realiza introduciendo un catéter con un pequeño balón hasta la zona afectada; el balón se infla para expandir la arteria y mejorar el paso de la sangre dentro del sistema cardiovascular, que es el sistema por donde circula la sangre hacia las diferentes partes del cuerpo. En la mayoría de los casos, se coloca un stent (malla metálica) que queda dentro de la arteria para mantenerla abierta y facilitar el adecuado ciclo cardíaco, optimizando la capacidad del corazón —como principal parte del corazón dentro del sistema— para impulsar la sangre hacia todo el organismo. ¿Qué es un stent?Un stent es una pequeña malla de metal que se expande dentro de la arteria. Actúa como un "soporte interno" que evita que la arteria vuelva a cerrarse, favoreciendo el correcto funcionamiento del flujo sanguíneo y de la estructura del corazón. Existen:Stents convencionales.Stents liberadores de fármacos, que ayudan a prevenir la reobstrucción. ¿Para qué sirve la angioplastia?Tratar angina de pecho (dolor en el pecho por esfuerzo).Mejorar el flujo sanguíneo en infarto agudo de miocardio.Evitar un segundo infarto en personas con obstrucciones múltiples.Mejorar la calidad de vida, reducir síntomas y prevenir complicaciones del sistema cardiovascular.Este procedimiento permite que el corazón recupere su capacidad de impulsar la sangre, favoreciendo el adecuado intercambio de oxígeno y evitando la falta de oxígeno en los tejidos.
Rehabilitación Cardíaca
La Rehabilitación Cardíaca es un programa integral y multidisciplinario diseñado para ayudar a las personas con enfermedades cardíacas a mejorar su salud y calidad de vida. Este proceso se enfoca en la recuperación física, emocional y social del paciente, promoviendo cambios positivos en el estilo de vida y proporcionando educación continua sobre el manejo de la enfermedad.

Infarto Agudo de Miocardio
El infarto agudo de miocardio (IAM), conocido comúnmente como ataque al corazón, es una enfermedad cardiovascular grave que ocurre cuando una parte del músculo cardíaco no recibe suficiente oxígeno debido a una obstrucción del flujo sanguíneo, generando daño al tejido del miocardio. Esta condición afecta el sistema cardiovascular y puede poner en riesgo la vida si no se trata con urgencia.
Obesidad
Bienvenidos a nuestra sección educativa sobre la obesidad, una condición médica predisponente para diferentes enfermedades. Aquí encontrarás información útil sobre qué es la obesidad, sus tipos, factores de riesgo, síntomas, diagnóstico, tratamiento, y más. La obesidad es una condición médica en la que un incremento en el porcentaje de grasa corporal, generalmente acompañado de aumento de peso, puede tener un impacto negativo en la salud. En términos simples, significa tener más grasa de la que el cuerpo necesita para funcionar correctamente.
Hipertensión Arterial
La hipertensión arterial es una enfermedad crónica caracterizada por el aumento de la presión arterial en el interior de los vasos sanguíneos (arterias). Como consecuencia, favorece el desarrollo de enfermedades cardiovasculares como el infarto agudo de miocardio (IAM) y la insuficiencia cardíaca (ICC), además de daño renal y ocular. Según la Organización Mundial de la Salud, en el mundo hay 1.280 millones de adultos entre 30 y 79 años con hipertensión arterial. Cerca del 46 % desconoce la enfermedad, menos del 50 % se trata, y solo un 25 % está bien controlado. El tratamiento inadecuado de la tensión arterial aumenta el riesgo cardiovascular, incluyendo el infarto cardiaco y el ataque cerebrovascular, siendo esta condición la principal causa de muerte en el mundo. ¿Cómo se mide? Se mide en milímetros de mercurio (mm Hg). Las últimas guías de hipertensión arterial clasifican la presión en 5 categorías: Presión arterial normal: Menor de 120/80 mm Hg. Presión arterial elevada: 120 a 129 mm Hg y menos de 80 mm Hg. Hipertensión arterial estadio 1: 130-139/80-89 mm Hg. Hipertensión arterial estadio 2: ≥140/90 mm Hg. Crisis hipertensiva: >180/120 mm Hg – requiere atención médica inmediata.

Riesgo Cardiovascular
Bienvenido a nuestra sección educativa sobre la identificación y manejo del riesgo cardiovascular. Aquí te brindaremos información clave para entender y enfrentar este importante aspecto de tu salud. En Colombia, el riesgo cardiovascular es una preocupación significativa, por lo que es crucial estar informado y tomar medidas preventivas. ¿Qué es el Riesgo Cardiovascular? Se refiere a la probabilidad de desarrollar enfermedades del corazón y/o los vasos sanguíneos. Todas las personas tenemos un riesgo cardiovascular determinado, el cual puede ser alterado (con cambios de hábitos de vida) ya sea en aumento o disminución de este. Éste puede clasificarse como alto, intermedio o bajo según algunas características clínicas y de laboratorio de cada persona. ¿Cómo se calcula el riesgo cardiovascular? Existen diversas maneras para evaluar el riesgo cardiovascular, la mayoría de ellas utilizan variables demográficas como la edad y sexo, algunos antecedentes como la hipertensión arterial, el tabaquismo y la diabetes. Además, también se usa el resultado de algunos valores de laboratorio como el colesterol total y el colesterol HDL.
Preguntas Frecuentes
Mantente informado con nuestro Newsletter


















