Anticoagulantes: medicamentos que cuidan el flujo de tu sangre
Newsletter
Mantente informado sobre los últimos
avances, descubrimientos y noticias en
Salud de la Fundación Santa Fe.
Los anticoagulantes son medicamentos que reducen la capacidad de la sangre para formar coágulos. No "licúan" la sangre, pero previenen la formación o el crecimiento de coágulos peligrosos que pueden causar infartos, trombosis o embolias.
Se les conoce también como “medicamentos para adelgazar la sangre”, aunque ese término no es preciso.
¿Para qué se usan?
Los anticoagulantes son esenciales en la prevención y tratamiento de:
Fibrilación auricular (arritmia común).
Trombosis venosa profunda (TVP).
Embolia pulmonar.
Accidente cerebrovascular (ACV) isquémico.
Prótesis valvulares mecánicas.
Después de algunos infartos o cirugías cardíacas.
Síntomas
Si tomas anticoagulantes:
Toma el medicamento a la misma hora cada día.
No suspendas por tu cuenta.
Informa a todos tus médicos y odontólogos que los tomas.
Evita golpes o caídas (pueden causar sangrados internos).
No tomes aspirina, antiinflamatorios o medicamentos nuevos sin aprobación médica.
Consulta si tienes que viajar o cambiar de alimentación.
¿Qué alimentos pueden interferir?
Especialmente si tomas warfarina:
Evita consumir en exceso alimentos ricos en vitamina K:
Espinaca, brócoli, col, acelga, perejil.
No es necesario eliminarlos, pero mantén un consumo regular.
Los ACOD (apixabán, rivaroxabán) no requieren restricción alimentaria.
Signos de alerta: ¿cuándo acudir al médico?
Sangrado en encías o nariz frecuente.
Hematomas sin golpe previo.
Orina o heces con sangre.
Dolor de cabeza fuerte y repentino.
Dificultad para hablar o mover una parte del cuerpo.
Vómito con sangre o “como café”.
Sangrado vaginal fuera del periodo.
Ante cualquier duda, consulta sin demora.
Tipos
1. Anticoagulantes orales clásicos
Warfarina / acenocumarol (Coumadin®, Sintrom®):
Requiere monitoreo constante del INR (examen de sangre).
Interactúa con muchos alimentos y medicamentos.
Su efecto puede tardar varios días.
2. Anticoagulantes orales directos (ACOD o DOACs)
Apixabán, rivaroxabán, dabigatrán, edoxabán:
No necesitan control de INR.
Tienen menos interacciones.
Son más predecibles, pero más costosos y no reversibles fácilmente en todos los casos.
3. Anticoagulantes inyectables
Heparina, enoxaparina (Clexane®):
Uso hospitalario o domiciliario corto.
Se usan en situaciones agudas o perioperatorias.
Factores de riesgo
¿Qué es el INR?
El INR (Razón Internacional Normalizada) es un examen que mide el tiempo que tarda la sangre en coagular.
INR normal (sin anticoagulación): ~1.0
Objetivo con warfarina: 2.0 – 3.0 (varía según diagnóstico)
INR alto: riesgo de sangrado.
INR bajo: riesgo de coágulo.
Diagnóstico / Detección
Si usas warfarina: INR cada 2 a 4 semanas.
Si usas ACOD: controles médicos periódicos y exámenes de función renal.
¿Puedo suspenderlos antes de una cirugía?
Sí, pero solo bajo indicación médica. Suspenderlos sin control puede ser muy peligroso.
¿Qué pasa si olvido una dosis?
Si han pasado pocas horas, tómala.
Si ya estás cerca de la siguiente, no tomes doble.
En ACOD, el olvido puede ser más riesgoso: consulta siempre.
En Colombia
Las EPS deben cubrir anticoagulantes cuando estén indicados.
Warfarina y heparinas están en el Plan de Beneficios (PBS).
Los ACOD pueden requerir formulación no POS, especialmente en fibrilación auricular o prevención secundaria de ACV.

¿Necesitas una cita?
o a través del Call center 6014824488
Especialidades que la tratan
Nuestros especialistas
No hay resultados disponibles
Publicaciones relacionadas
Sobrepeso y riesgo cardiovascular
El sobrepeso es una condición en la que el peso corporal excede lo que se considera saludable para la estatura de una persona. Se mide comúnmente usando el Índice de Masa Corporal (IMC): Clasificación IMC (kg/m²) Normal 18.5 – 24.9 Sobrepeso 25 – 29.9 Obesidad ≥ 30 También se debe tener en cuenta la circunferencia abdominal, ya que la grasa en el abdomen aumenta el riesgo cardiovascular incluso si el IMC es normal. | Riesgo aumentado | Hombres > 94 cm / Mujeres > 80 cm | | Riesgo alto | Hombres > 102 cm / Mujeres > 88 cm |
Miocardiopatía: cuando el músculo del corazón necesita ayuda
La miocardiopatía es una enfermedad del músculo del corazón (miocardio) que altera su forma, tamaño o funcionamiento, dificultando su capacidad para bombear sangre al resto del cuerpo. Existen varios tipos y causas, pero todas pueden aumentar el riesgo de insuficiencia cardíaca, arritmias o eventos graves si no se controlan a tiempo.
Ecocardiograma
¿Qué es un ecocardiograma? El ecocardiograma es un examen médico que utiliza ultrasonido (ondas sonoras) para crear imágenes en movimiento del corazón. Es similar a una ecografía, pero enfocada exclusivamente en ver cómo late tu corazón, cómo funcionan sus válvulas y cómo circula la sangre por sus cavidades. No causa dolor, no es invasivo y es seguro. Proporciona información esencial para diagnosticar, evaluar y seguir enfermedades cardiovasculares. ¿Para qué sirve? El ecocardiograma permite: Evaluar el tamaño y forma del corazón. Observar el movimiento de las paredes cardíacas. Revisar el funcionamiento de las válvulas. Identificar acumulación de líquido alrededor del corazón. Medir la capacidad de bombeo (fracción de eyección). Detectar coágulos, masas o malformaciones congénitas. Confirmar la presencia de insuficiencia cardíaca, enfermedades valvulares, cardiopatías estructurales, entre otras. ¿Quién debe hacerse un ecocardiograma? Personas con síntomas como dificultad para respirar, dolor en el pecho, palpitaciones o fatiga sin causa aparente. Pacientes con antecedentes de: Infarto o enfermedad coronaria. Hipertensión arterial de larga evolución. Insuficiencia cardíaca. Valvulopatías (problemas en las válvulas del corazón). Arritmias. Cardiopatías congénitas. Como parte del seguimiento en pacientes ya diagnosticados con enfermedad cardiovascular. Para evaluación preoperatoria en cirugías mayores.
Cierre de comunicación interauricular e interventricular: corrigiendo los orificios del corazón para una vida saludable
Son defectos congénitos (desde el nacimiento) que consisten en la presencia de un orificio anormal en el tabique del corazón que separa sus cavidades: Comunicación Interauricular (CIA): orificio entre las dos aurículas (cavidades superiores). Comunicación Interventricular (CIV): orificio entre los ventrículos (cavidades inferiores). Estas comunicaciones permiten que la sangre fluya en la dirección equivocada, lo que sobrecarga al corazón y a los pulmones.
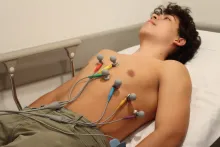
Automonitoreo de presión arterial: una herramienta clave para cuidar tu corazón
Es el proceso mediante el cual tú mismo, o alguien de tu confianza, mide y registra tus cifras de presión arterial (tensión) en casa, usando un dispositivo llamado tensiómetro. Esta práctica ayuda a detectar alteraciones, ajustar tratamientos y mejorar el control de la hipertensión arterial.
Calcio antagonistas
¿Qué son los calcio antagonistas? Los calcio antagonistas, también conocidos como bloqueadores de los canales de calcio, son medicamentos que relajan y dilatan los vasos sanguíneos, lo que disminuye la presión arterial y mejora el flujo de sangre al corazón. También ayudan a reducir la carga de trabajo del corazón y a prevenir dolores en el pecho (angina de pecho). ¿Para qué se usan? Hipertensión arterial (presión alta). Angina de pecho (dolor torácico por esfuerzo o estrés). Arritmias (algunos tipos). Enfermedad de Raynaud (problemas de circulación en manos y pies). En combinación con otros medicamentos en pacientes con enfermedades cardiovasculares complejas. ¿Cómo actúan? Bloquean la entrada de calcio en las células musculares de: Vasos sanguíneos: provocando relajación y vasodilatación. Corazón: en algunos casos, disminuyen la fuerza de contracción y la frecuencia. El resultado es una disminución de la presión arterial, menor demanda de oxígeno y mejor circulación.
Antiagregantes plaquetarios
¿Qué son los antiagregantes plaquetarios? Son medicamentos que evitan que las plaquetas (componentes de la sangre) se agrupen para formar coágulos. Son fundamentales en la prevención de infartos, accidentes cerebrovasculares y obstrucciones de stents o prótesis cardíacas. A diferencia de los anticoagulantes, los antiagregantes actúan sobre las plaquetas, no sobre los factores de coagulación. ¿Para qué sirven? Prevenir un segundo infarto en personas que ya han tenido un evento cardíaco. Evitar la formación de coágulos en pacientes con: Angina de pecho. Colocación de stent coronario. Cirugía de bypass coronario. Enfermedad arterial periférica. Accidente cerebrovascular isquémico. En prevención primaria en personas con riesgo cardiovascular alto, según criterio médico.
la Rehabilitación Cardíaca
La Rehabilitación Cardíaca es un programa integral y multidisciplinario diseñado para ayudar a las personas con enfermedades cardíacas a mejorar su salud y calidad de vida. Este proceso se enfoca en la recuperación física, emocional y social del paciente, promoviendo cambios positivos en el estilo de vida y proporcionando educación continua sobre el manejo de la enfermedad.
Insuficiencia Cardiaca
La falla cardiaca que es una patología del corazón en la que este órgano no puede bombear suficiente sangre para satisfacer las necesidades del cuerpo. En Colombia, es una enfermedad cardiovascular que afecta a una parte significativa de la población, siendo una de las principales causas de hospitalización y morbimortalidad asociada a las enfermedades del sistema circulatorio.
Infarto Agudo de Miocardio
El infarto agudo de miocardio (IAM), conocido comúnmente como ataque al corazón, es una enfermedad cardiovascular grave que ocurre cuando una parte del músculo cardíaco no recibe suficiente oxígeno debido a una obstrucción del flujo sanguíneo, generando daño al tejido del miocardio. Esta condición afecta el sistema cardiovascular y puede poner en riesgo la vida si no se trata con urgencia.
Angina de Pecho
Bienvenidos a nuestra sección educativa sobre la angina de pecho, una enfermedad cardiovascular tratable. Aquí encontrarás información útil sobre qué es la angina, sus tipos, factores de riesgo, síntomas, diagnóstico, tratamiento, y más.La angina de pecho es un dolor o molestia en el pecho que se produce cuando hay una disminución temporal del aporte de oxígeno al músculo cardiaco por alteraciones en el flujo sanguíneo al corazón, generalmente asociada a estrés físico por ejercicio o estrés emocional. Es una señal de advertencia que puede indicar alguna alteración en la función del corazón y/o en la circulación de este.
Hipertensión Arterial
La hipertensión arterial es una enfermedad crónica caracterizada por el aumento de la presión arterial en el interior de los vasos sanguíneos (arterias). Como consecuencia, favorece el desarrollo de enfermedades cardiovasculares como el infarto agudo de miocardio (IAM) y la insuficiencia cardíaca (ICC), además de daño renal y ocular. Según la Organización Mundial de la Salud, en el mundo hay 1.280 millones de adultos entre 30 y 79 años con hipertensión arterial. Cerca del 46 % desconoce la enfermedad, menos del 50 % se trata, y solo un 25 % está bien controlado. El tratamiento inadecuado de la tensión arterial aumenta el riesgo cardiovascular, incluyendo el infarto cardiaco y el ataque cerebrovascular, siendo esta condición la principal causa de muerte en el mundo. ¿Cómo se mide?Se mide en milímetros de mercurio (mm Hg). Las últimas guías de hipertensión arterial clasifican la presión en 5 categorías:Presión arterial normal: Menor de 120/80 mm Hg. Presión arterial elevada: 120 a 129 mm Hg y menos de 80 mm Hg. Hipertensión arterial estadio 1: 130-139/80-89 mm Hg. Hipertensión arterial estadio 2: ≥140/90 mm Hg. Crisis hipertensiva: >180/120 mm Hg – requiere atención médica inmediata.

Identificación y Manejo del Riesgo Cardiovascular
Bienvenido a nuestra sección educativa sobre la identificación y manejo del riesgo cardiovascular. Aquí te brindaremos información clave para entender y enfrentar este importante aspecto de tu salud. En Colombia, el riesgo cardiovascular es una preocupación significativa, por lo que es crucial estar informado y tomar medidas preventivas. ¿Qué es el Riesgo Cardiovascular? Se refiere a la probabilidad de desarrollar enfermedades del corazón y/o los vasos sanguíneos. Todas las personas tenemos un riesgo cardiovascular determinado, el cual puede ser alterado (con cambios de hábitos de vida) ya sea en aumento o disminución de este. Éste puede clasificarse como alto, intermedio o bajo según algunas características clínicas y de laboratorio de cada persona. ¿Cómo se calcula el riesgo cardiovascular? Existen diversas maneras para evaluar el riesgo cardiovascular, la mayoría de ellas utilizan variables demográficas como la edad y sexo, algunos antecedentes como la hipertensión arterial, el tabaquismo y la diabetes. Además, también se usa el resultado de algunos valores de laboratorio como el colesterol total y el colesterol HDL.
Preguntas Frecuentes
Mantente informado con nuestro Newsletter




